Услуги населению
Факторы успеха бизнеса по оказанию услуг населению
Оказание услуг населению – это, наверное, одна из самых интересных областей современного бизнеса. Организовать предприятие в этой сфере деятельности можно без больших финансовых вложений. Единственное требование – это наличие знаний и опыта в том деле, которым занимаетесь. Квалификация специалиста гарантирует более качественное выполнение взятых обязательств. От профессионализма и грамотного делового подхода зависит репутация компании. У организации, оказывающей услуги населению, имеющей много положительных отзывов о проделанной работе, количество клиентов растёт в арифметической прогрессии. А значит, увеличивается доходность предприятия и шансы на дальнейшее развитие.
Преимущества предприятия оказывающего услуги
Предоставление услуг населению – это бизнес, который может приносить прибыль и развиваться в любом населённом пункте: от небольшого села до мегаполиса.
Услуги населению как бизнес популярны ещё и потому, что предприниматели обычно являются специалистами в выбранной сфере и на первом этапе могут самостоятельно справляться с работой, без найма сотрудников. Например, человек, имеющий техническое образование, может сам ремонтировать предметы бытовой техники.
Несколько советов новичкам
Чтобы оказывать платные услуги населению необходимо зарегистрировать ИП. Желательно проанализировать спрос на услуги в регионе организации предприятия. Можно поискать то направление деятельности, которое уже имеет спрос у населения, а вот компаний предоставляющих эту услугу мало, или нет вообще. Также, новичку следует знать, что в сфере услуг именно многофункциональность является залогом успеха. Максимальный интерес у потребителя вызывает компания, предоставляющая комплексные услуги.

Услуги населению — все статьи:
Грузовая автомойка – перспективная идея для бизнеса. Автомойка грузовых автомобилей — идея очень хорошая и простая, которая позволит предпринимателю активно развиваться в будущем. И даже при условии, что в современных городах автомоек сегодня миллион, водители…
Чистый автомобиль это показатель статуса и характера его владельца. Так было всегда. Но если ранее мыть автомобиль старались владельцы своими силами, то сегодня выбирают для этого специальные автомойки. Кроме того, что так процесс мытья автомобиля проходит гораздо…
Компактное оборудование для заточки фигурных и хоккейных коньков, позволяет восстанавливать остроту лезвий с прямым профилем и желобком 6 – 80мм. Станки комплектуются оснасткой, позволяющей применять технологию алмазного ролика, которая делает возможной заточку.
Делу, основанному на бурении скважин на воду, должны предшествовать следующие шаги: поиск финансовых средств; получение начальных сведений, связанных с процессом бурения; изучение спроса и предложений на буровые работы в данной местности и т. д. Возможности и…
Бизнес, который связан с переработкой вторичного сырья, в любое время считается перспективным и актуальным. Рассмотрим, как открыть пункт приема металлолома с нуля, а, значит, практически без капиталовложений. Пункт приема металлолома – это один из немногих бизнесов,…
Ежегодно в стране открываются сотни туристических агентств. Люди все чаще предпочитают отправляться на отдых за границу, все больше стараются путешествовать по странам и континентам, для чего им и нужны услуги современных турфирм. И новичкам в бизнесе часто кажется, что…
Специализированные студии по ландшафтному дизайну – достаточно новое явление на отечественном рынке. Но востребованность такого рода услуг активно набирает обороты. Все больше владельцев загородной недвижимости хотят украсить и преобразить свой приусадебный…
Все больше владельцев загородной недвижимости хотят украсить и преобразить свой приусадебный…
В этой статье рассмотрим очень интересный бизнес — круглосуточная доставка продуктов на дом. Доставка продуктов — очень актуальная идея. Многие при походах по магазинам за продуктами забывают что-либо купить, некоторым просто лень идти в магазин, а у некоторых на…
Патент для ИП при оказании услуг юрлицам | БИЗНЕС-РЕГИСТРАТОР
Официальная позиция Минфина России по этому вопросу, следующая
если патент получен на вид деятельности, который указан в пункте 2 статьи 346.43 НК РФ, то предприниматели могут работать с юридическим лицами. При этом не имеет значения как происходят расчеты, через расчетный счет или наличными денежными средствами
если патент получен на вид деятельности установленный региональным законом, то по данному патенту предприниматели могут работать только с населением, а для работы с организациями следует применять иной режим налогообложения
Список видов деятельности по которым ИП может оказывать услуги как физическим так и юридическим лицам с 01. 01.2021 года (согласно п. 2 статьи 346.43 НК РФ)
01.2021 года (согласно п. 2 статьи 346.43 НК РФ)
ремонт, чистка, окраска и пошив обуви
парикмахерские и косметические услуги
стирка, химическая чистка и крашение текстильных и меховых изделий
изготовление и ремонт металлической галантереи, ключей, номерных знаков, указателей улиц
услуги в области фотографии
ремонт, техническое обслуживание автотранспортных и мототранспортных средств, мотоциклов, машин и оборудования, мойка автотранспортных средств, полирование и предоставление аналогичных услуг
оказание автотранспортных услуг по перевозке грузов автомобильным транспортом, индивидуальными предпринимателями, имеющими на праве собственности или ином праве (пользования, владения и (или) распоряжения) транспортные средства, предназначенные для оказания таких услуг
оказание автотранспортных услуг по перевозке пассажиров автомобильным транспортом, индивидуальными предпринимателями, имеющими на праве собственности или ином праве (пользования, владения и (или) распоряжения) транспортные средства, предназначенные для оказания таких услуг
реконструкция или ремонт существующих жилых и нежилых зданий, а также спортивных сооружений
услуги по производству монтажных, электромонтажных, санитарно-технических и сварочных работ
услуги по остеклению балконов и лоджий, нарезке стекла и зеркал, художественной обработке стекла
услуги в сфере дошкольного образования и дополнительного образования детей и взрослых
услуги по присмотру и уходу за детьми и больными
сбор тары и пригодных для вторичного использования материалов
деятельность ветеринарная
сдача в аренду (наем) собственных или арендованных жилых помещений, а так же сдача в аренду собственных или арендованных нежилых помещений, (включая выставочные залы, складские помещения), земельных участков
изготовление изделий народных художественных промыслов
услуги по переработке продуктов сельского хозяйства, лесного хозяйства и рыболовства для приготовления питания для людей и корма для животных, а также производство различных продуктов промежуточного потребления, которые не являются пищевыми продуктами
производство и реставрация ковров и ковровых изделий
ремонт ювелирных изделий, бижутерии
чеканка и гравировка ювелирных изделий
деятельность в области звукозаписи и издания музыкальных произведений
услуги по уборке квартир и частных домов, деятельность домашних хозяйств с наемными работниками
деятельность, специализированная в области дизайна, услуги художественного оформления
проведение занятий по физической культуре и спорту
услуги носильщиков на железнодорожных вокзалах, автовокзалах, аэровокзалах, в аэропортах, морских, речных портах
услуги платных туалетов
услуги по приготовлению и поставке блюд для торжественных мероприятий или иных событий
оказание услуг по перевозке пассажиров водным транспортом
оказание услуг по перевозке грузов водным транспортом
услуги, связанные со сбытом сельскохозяйственной продукции (хранение, сортировка, сушка, мойка, расфасовка, упаковка и транспортировка)
услуги, связанные с обслуживанием сельскохозяйственного производства (механизированные, агрохимические, мелиоративные, транспортные работы)
деятельность по благоустройству ландшафта
охота, отлов и отстрел диких животных, в том числе предоставление услуг в этих областях, деятельность, связанная со спортивно-любительской охотой
занятие медицинской деятельностью или фармацевтической деятельностью лицом, имеющим лицензию на указанные виды деятельности, за исключением реализации лекарственных препаратов, подлежащих обязательной маркировке средствами идентификации, в том числе контрольными (идентификационными) знаками в соответствии с Федеральным законом от 12.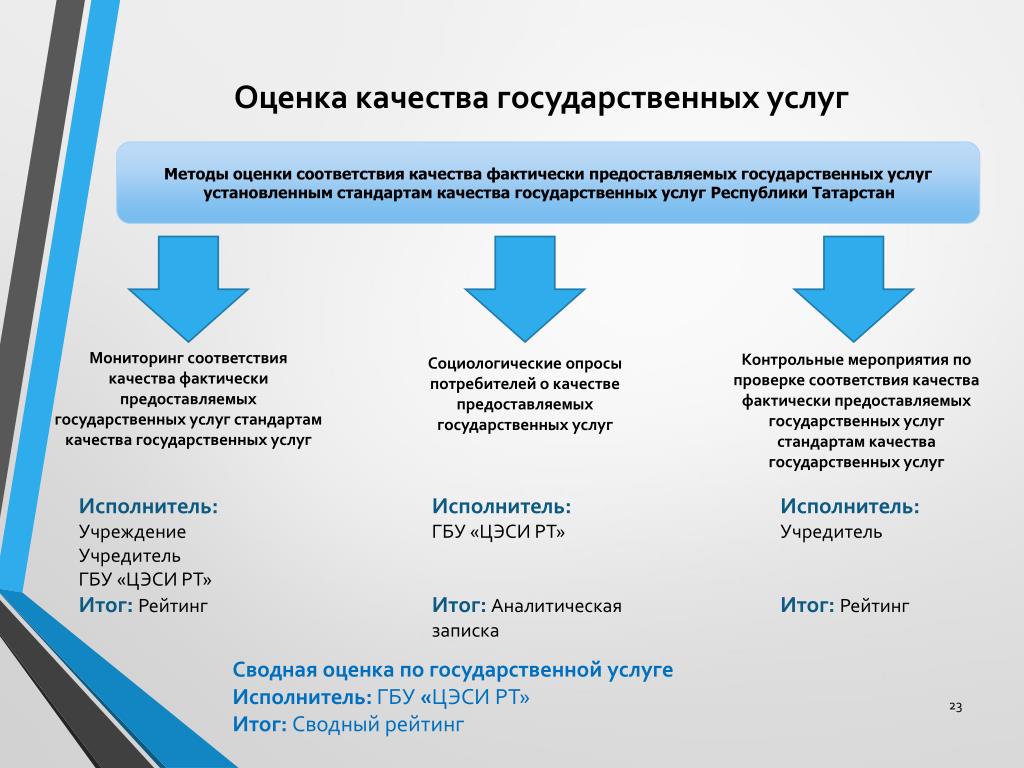 04.2010 г. №61-ФЗ «Об обращении лекарственных средств»
04.2010 г. №61-ФЗ «Об обращении лекарственных средств»
осуществление частной детективной деятельности лицом, имеющим лицензию
услуги по прокату
услуги экскурсионные туристические
организация обрядов (свадеб, юбилеев), в том числе музыкальное сопровождение
организация похорон и предоставление связанных с ними услуг
услуги уличных патрулей, охранников, сторожей и вахтеров
розничная торговля, осуществляемая через объекты стационарной торговой сети, имеющие торговые залы
розничная торговля, осуществляемая через объекты стационарной торговой сети, не имеющие торговых залов, а также через объекты нестационарной торговой сети
услуги общественного питания, оказываемые через объекты организации общественного питания
услуги общественного питания, оказываемые через объекты организации общественного питания, не имеющие зала обслуживания посетителей
оказание услуг по забою и транспортировке скота
производство кожи и изделий из кожи
сбор и заготовка пищевых лесных ресурсов, недревесных лесных ресурсов и лекарственных растений
переработка и консервирование фруктов и овощей
производство молочной продукции
производство плодово-ягодных посадочных материалов, выращивание рассады овощных культур и семян трав
производство хлебобулочных и мучных кондитерских изделий
рыболовство и рыбоводство, рыболовство любительское и спортивное
лесоводство и прочая лесохозяйственная деятельность
деятельность по письменному и устному переводу
деятельность по уходу за престарелыми и инвалидами
сбор, обработка и утилизация отходов, а также обработка вторичного сырья
резка, обработка и отделка камня для памятников
разработка компьютерного программного обеспечения, в том числе системного программного обеспечения, приложений программного обеспечения, баз данных, web-страниц, включая их адаптацию и модификацию
ремонт компьютеров и коммуникационного оборудования
деятельность стоянок для транспортных средств
помол зерна, производство муки и крупы из зерен пшеницы, ржи, овса, кукурузы или прочих хлебных злаков
услуги по уходу за домашними животными
услуги по изготовлению валеной обуви
ремонт игрушек и подобных им изделий
ремонт спортивного и туристического оборудования
сборка и ремонт очков
изготовление и печатание визитных карточек и пригласительных билетов на семейные торжества
переплетные, брошюровочные, окантовочные, картонажные работы
услуги по ремонту сифонов и автосифонов, в том числе зарядка газовых баллончиков для сифонов
По всем остальным видам деятельности (не указанным в вышеприведенном списке) ИП может оказывать услуги только физическим лицам
Применение УСН в сфере услуг – «Моё дело»
Оглавление СкрытьЕсли вы планируете бизнес по оказанию услуг, ознакомьтесь с главами Налогового кодекса 26. 3 и в 26.5, в которых говорится про ЕНВД и патентную систему налогообложения. Чаще всего именно эти налоговые режимы наиболее выгодны для оказания услуг.
3 и в 26.5, в которых говорится про ЕНВД и патентную систему налогообложения. Чаще всего именно эти налоговые режимы наиболее выгодны для оказания услуг.
Если по каким-либо причинам вам эти варианты не подходят (ПСН и ЕНВД не введены в вашем регионе, ваш вид услуг отсутствует в списке разрешенных, не подпадаете под ограничения по площади или количеству сотрудников и т.д.), то оптимальный вариант – УСН. В отличие от ОСНО, на УСН вам не придется платить НДС, налог на прибыль (НДФЛ для ИП) и налог на имущество, которое используется в предпринимательской деятельности. Все это заменит единый налог и одна годовая декларация.
В отличие от ЕНВД и ПСН, на УСН нет ограничений по торговой площади для оказания услуг и по единицам транспорта (при пассажирских и грузоперевозках). Нет и территориальных ограничений – УСН можно применять по всей России. Не смогут оказывать на УСН услуги только ИП и организации, перечисленные в статье 346.12 Налогового кодекса РФ. В частности, не разрешается вести бизнес на УСН нотариусам, адвокатам, финансовым организациям, частным агентствам занятости. Если ваш бизнес не подпадает под ограничения из указанной статьи, вы можете оказывать любые услуги, используя упрощенную систему налогообложения. Например:
Если ваш бизнес не подпадает под ограничения из указанной статьи, вы можете оказывать любые услуги, используя упрощенную систему налогообложения. Например:
- прокатные;
- транспортные;
- юридические;
- риэлторские;
- издательские;
- консалтинговые;
- посреднические;
- медицинские;
- туристические и т.д.
Какой объект налогообложения выбрать
Оказание услуг, в отличие от производства, обычно не связано с большими расходами, поэтому во многих случаях целесообразнее выбрать объект «Доходы» и платить 6 % со всей выручки.
В период становления бизнеса расходов может быть больше из-за покупки оборудования, инструментов и т.д. В этом случае можно для первого года работы выбрать объект «Доходы минус расходы», а потом, когда все необходимое будет куплено, с начала календарного года перейти на объект «Доходы».
Нужно рассчитать налог по упрощёнке?
Покажем как это сделать автоматически в несколько кликов
Рассчитать бесплатноОбъект «Доходы минус расходы» выгоден еще в том случае, если бизнесмен привлекает наемных работников. Зарплата нанятых работников может составить не малую долю затрат «упрощенца», а при УСН 15% на эту сумму можно будет уменьшить налогооблагаемую базу.
Зарплата нанятых работников может составить не малую долю затрат «упрощенца», а при УСН 15% на эту сумму можно будет уменьшить налогооблагаемую базу.
В любом случае предварительно нужно произвести расчеты – объект «Доходы минус расходы» при УСН для оказания услуг становится выгодным тогда, когда затраты превышают 60% от общего объема выручки.
Имейте в виду, что список расходов, которые можно вычесть из налогооблагаемой базы, на упрощенной системе закрытый. К учету принимаются только затраты, перечисленные в статье 346.16 НК РФ. При этом расходы должны быть документально подтверждены и экономически обоснованы.
Нужна ли на УСН касса при оказании услуг населению
До 1 июля 2019 года не нужна, если речь не идет об услугах общественного питания.
Вместо кассовых чеков ИП и ООО могут выдавать бланки строгой отчетности.
БСО можно купить в канцелярском магазине или заказать в типографии.
Другой вариант – приобрести автоматизированную систему, которая будет вести учет БСО и распечатывать бланки в момент получения оплаты за услугу. Без применения такой системы самостоятельно распечатывать БСО на обычном принтере нельзя.
Без применения такой системы самостоятельно распечатывать БСО на обычном принтере нельзя.
С 1 июля 2019 года упрощенцы, оказывающие услуги, должны будут в соответствии с законом 54-ФЗ обзавестись для печати БСО специальными аппаратами, имеющими такие же функции, что и онлайн-кассы.
Учет при оказании услуг на УСН
Наладить учет услуг при УСН вам поможет интернет-бухгалтерия «Моё дело». Вы будете отражать в сервисе доходные и расходные операции, а система рассчитает за вас платежи по налогу, сформирует налоговую декларацию и КУДиР. Помимо этого, в сервисе формируются первичные документы и счета на оплату.
Система интегрирована с банками и платежными системами – вы сможете рассчитываться с бюджетом и партнерами, не покидая рабочего места.
Если возникнут вопросы в области бухгалтерского учета и налогообложения – для вас работает служба консалтинга. Задайте вопрос – и получите ответ от эксперта в течение суток.
Подключайтесь, чтобы экономить время и содержать дела в порядке.
Получить доступ к сервису интернет-бухгалтерии «Моё дело»
нарушение принципов равенства и правовой определенности?
ДОКЛАД НА КОНФЕРЕНЦИИ «НАЛОГОВОЕ ПРАВО В РЕШЕНИЯХ КОНСТИТУЦИОННОГО СУДА РОССИЙСКОЙ ФЕДЕРАЦИИ»
Нефедьева Евгения Александровна, преподаватель кафедры конституционного, административного и муниципального права Бурятского госуниверситета им. Доржи Банзарова
Патентная система налогообложения (далее – ПСН) была введена в Налоговый кодекс РФ в 2013 году[1]. Она относится к специальным налоговым режимам и направлена на поддержку самых малых предпринимателей.
За семь лет существования этой системы налогообложения сложилась некоторая арбитражная судебная практика. В свою очередь, Конституционный Суд РФ впервые вынес постановление о рассмотрении спора по существу, где предметом рассмотрения был порядок применения ПСН. Остальные решения представлены пятью отказными определениями Конституционного Суда[2], первое из которых было вынесено еще пять лет назад. Это связано и с тем, что ПСН – самый молодой специальный налоговый режим в Налоговом кодексе.
Остальные решения представлены пятью отказными определениями Конституционного Суда[2], первое из которых было вынесено еще пять лет назад. Это связано и с тем, что ПСН – самый молодой специальный налоговый режим в Налоговом кодексе.
Поэтому решение по жалобе предпринимателя из Мурманской области[3] (далее – постановление № 22-П) можно назвать знаковым. Оно демонстрирует, что не всё так просто обстоит в применении указанного специального режима и судебная практика высших инстанций по нему только начинает формироваться.
Данный факт подтверждается и тем, что уже в первые три месяца после введения ПСН Министерство финансов РФ (далее – Минфин) успело издать 11 писем-разъяснений. Основная проблема, которая поднималась предпринимателями – виды деятельности из раздела «бытовые услуги» отмененного ныне Общероссийского классификатора услуг населению (далее – ОКУН)[4] и их возможность применения при оказании услуг на ПСН юридическим лицам.
Нами была предпринята попытка оспорить данные разъяснения Минфина в Высшем Арбитражном Суде РФ в порядке предварительного нормоконтроля. Тогда судьи вынесли отказное определение[5] о неподведомственности данного спора суду, но в своем определении суд указал, что оспариваемые письма критериям, позволяющим признать их в качестве нормативных правовых актов, не отвечают, не устанавливают правовых норм (правил поведения), обязательных для неопределенного круга лиц.
Тогда судьи вынесли отказное определение[5] о неподведомственности данного спора суду, но в своем определении суд указал, что оспариваемые письма критериям, позволяющим признать их в качестве нормативных правовых актов, не отвечают, не устанавливают правовых норм (правил поведения), обязательных для неопределенного круга лиц.
В данной статье нам хотелось бы обратить внимание читателей на то, что проблемы правоприменения норм о ПСН остались. По прошествии значительного периода времени, можно с уверенностью утверждать, что существует острая необходимость в конституционно-правовом истолковании некоторых положений главы 26.5 Налогового кодекса.
Субъекты налоговых правоотношений вынуждены обращаться к налоговым принципам именно тогда, когда налоговая норма расплывчата настолько и так широко трактуется, что необходима некая база (основа), которая будет удерживать рамки ее истолкования в установленных общепринятых правовых пределах и будет соответствовать Конституции РФ.
Первая часть Налогового кодекса была введена в 1999 году. Как мы знаем, кодекс создавался на правовых позициях Конституционного Суда, высказанных ранее.
Как мы знаем, кодекс создавался на правовых позициях Конституционного Суда, высказанных ранее.
Поэтому мы можем смело утверждать, что статья 3 Налогового кодекса является своего рода развитием конституционных начал налогового законодательства, вобравшая в себя не только положения статьи 57 Конституции, но и основных прав и свобод, изложенных в первых главах Конституции.
В рассматриваемом нами постановлении № 22-П Конституционный Суд основывает свою правовую позицию на следующих принципах: равенства и экономического обоснования. Но мы хотели бы затронуть в данной статье и другой принцип – принцип правовой определенности, который, как нам кажется, также неразрывно связан с предыдущими принципами.
I. Принцип равенства (недискриминации) и экономического обоснования
Итак, суть спора заключалась в том, что, вводя на территории Мурманской области ПСН в отношении вида деятельности «Сдача объектов недвижимости в аренду», законодатель не определил один из ключевых элементов налогообложения – объект, его физический показатель. Было не ясно, по какому принципу должен начисляться налог. Исходя из количества объектов недвижимости, исходя из площади объекта или вообще от количества заключенных предпринимателем договоров аренды.
Было не ясно, по какому принципу должен начисляться налог. Исходя из количества объектов недвижимости, исходя из площади объекта или вообще от количества заключенных предпринимателем договоров аренды.
И суд в постановлении № 22-П достоверно подмечает, что собственник торгового центра, сдавший в аренду несколько тысяч квадратных метров площадей, будет уплачивать налог в сотни раз меньше, чем предприниматель, который сдает в аренду несколько квартир. При этом доход первого и доход второго будут различаться на порядок.
По итогу Конституционный Суд высказывает следующую правовую позицию: «отсутствие в оспариваемых нормах Закона Мурманской области «О патентной системе налогообложения на территории Мурманской области» критериев определения объектов (площадей) как обособленных для целей установления размера потенциально возможного к получению годового дохода не только свидетельствует о пробеле в правовом регулировании, но и приводит, с учетом правоприменительной практики восполнения этого пробела, к нарушению принципов равенства налогообложения и экономического основания налога».
Подобная пробельность и неясность норм предстает перед правоприменителями и при решении другого вопроса по ПСН:
Можно ли на ПСН оказывать услуги юридическим лицам?
Для этого возьмем на рассмотрение разные редакции подпункта 2 пункта 8 статьи 346.43 Налогового кодекса (Таблица 1):
Таблица 1
До 2017 года | С 2017 года |
8. Субъекты Российской Федерации вправе: | 8. Субъекты Российской Федерации вправе: |
2) устанавливать дополнительный перечень видов предпринимательской деятельности, относящихся к бытовым услугам в соответствии с Общероссийским классификатором услуг населению, не указанных в пункте 2 настоящей статьи, в отношении которых применяется патентная система налогообложения | 2) устанавливать дополнительный перечень видов предпринимательской деятельности, относящихся к бытовым услугам и не указанных в пункте 2 настоящей статьи, в отношении которых применяется патентная система налогообложения. |
Итак, если налогоплательщик отвечает признакам, которые установлены главой 26.5 Налогового кодекса, а именно:
- является индивидуальным предпринимателем;
- не имеет наемных работников, либо их количество не превышает 15 человек;
- собирается осуществлять виды деятельности, установленные главой о ПСН, то он смело может обращаться в налоговый орган за получением патента.
Основной спор, который возникает с налоговыми органами о правомерности применения ПСН – вид деятельности. Разрешенные виды деятельности, их 63, прямо перечислены в пункте 2 статьи 346.43 Налогового кодекса (далее – Основной перечень). Здесь и Минфин, и суды однозначно сходятся во мнении, что виды деятельности можно применять при оказании услуг юридическим лицам.
Здесь и Минфин, и суды однозначно сходятся во мнении, что виды деятельности можно применять при оказании услуг юридическим лицам.
А далее, в пункте 8 статьи 346.43 Налогового кодекса, законодатель наделил полномочиями субъекты РФ дифференцировать виды деятельности из Основного перечня (по ОКУН/ОКВЭД) или вводить дополнительные виды деятельности из раздела «бытовые услуги» по ОКУН (с 2017 года ОКВЭД2).
Исходя из буквального толкования подпункта 2 пункта 8 статьи 346.43 Налогового кодекса, субъекты РФ, помимо видов деятельности из Основного перечня, могут дополнительно предусмотреть ПСН в отношении иных видов деятельности, если они поименованы в разделе «бытовые услуги» Классификатора ОКУН. И здесь мы сталкиваемся с рядом следующих спорных правовых моментов.
1. Отсутствует понятие «бытовые услуги»
Нигде в главе 26.5 Налогового кодекса не встречается понятие, что такое «бытовые услуги». Это понятие мы не встречаем и в Гражданском кодексе РФ, на который так охотно ссылается Минфин в своих разъяснениях по ПСН.
Понятия «бытовые услуги» также не было в самом ОКУН. Указанное понятие мы встречаем только в главе 26.3 Налогового кодекса РФ, которая регулирует специальный налоговый режим «Единый налог на вмененный доход». Однако, в главе 26.5, посвященной ПСН, нет ни одной отсылки на нормы главы 26.3 Налогового кодекса, равно как и взаимосвязи с указанным специальным режимом.
Это два разных специальных режима, в каждом из которых используются свои собственные понятия. Понятие «бытовые услуги» в главе 26.5 отсутствует.
Итак, это понятие мы встречаем исключительно в главе о ЕНВД, статья 346.27 Налогового кодекса, и до 01.01.2017 года данное понятие звучало так:
«бытовые услуги — платные услуги, оказываемые физическим лицам (за исключением услуг ломбардов и услуг по ремонту, техническому обслуживанию и мойке автотранспортных средств), предусмотренные Общероссийским классификатором услуг населению, за исключением услуг по изготовлению мебели, строительству индивидуальных домов».
Но даже если использовать указанное понятие, содержащееся в главе 26.3, по аналогии (так как подобного понятия мы не встречаем больше ни в каких других законах) для ПСН, то такие виды деятельности как производство мебели и строительство домов не являются бытовой услугой.
Еще в 2009 году в арбитражной практике Уральского округа по делу № А60-15313/2009 арбитражными судами всех трех инстанций был сделан однозначный вывод, что производство мебели не является бытовой услугой и правомерно исключено из понятия бытовых услуг с 01.01.2009 г. в главе о ЕНВД.
В решении от 22.07.2009 по делу № А60-15313/2009 указывается, что «анализ правовых норм Кодекса, относивших изготовление мебели к оказанию бытовых услуг населению, позволяет сделать вывод о наличии неопределенностей и неясностей в отношении определения данной услуги в правовом смысле в целях налогообложения. Данное обстоятельство вызвано тем, что в отличие от таких бытовых услуг для населения, как, например, по ремонту бытовой техники, по уборке помещений и т.д., то есть тех услуг, результат оказания которых не имеет материального выражения, изготовление мебели неразрывно связано с самим результатом – товаром. В последнем случае невозможно определить ту грань, где заканчивается работа по изготовлению мебели и возникает товар»[6].
Об указанном, по мнению суда, свидетельствует и то обстоятельство, что с 01.01.2009 г. в статье 346.27 Налогового кодекса, определяющей понятие бытовой услуги в целях налогообложения, выделено отдельно, что к таковым не относятся услуги, например, по изготовлению мебели. Т.е. в том понимании, в каком можно было применять ЕНВД, услуги по изготовлению мебели и услуги по строительству жилья не относились к бытовым.
И 88 % споров в арбитражных судах на 31.07.2019 года были связаны как раз со строительством (ремонтом) жилья и других построек или изготовлением мебели для юридических лиц.
2. Коды видов деятельности являются неоднозначными
Обратимся к самому Классификатору ОКУН и разделу «Бытовые услуги» либо к новым кодам ОКВЭД2, которые распоряжением Правительства РФ отнесли к бытовым услугам[7].
Позиция правоприменительных органов сводится к тому, что бытовые услуги – это услуги бытового подряда, оказываемые исключительно населению для бытовых нужд.
Но в отнесенных к бытовым услугам кодам ОКВЭД можно найти массу видов деятельности, которые ни при буквальном толковании, ни при их практическом применении в жизни не могут оказываться населению. Перечислим лишь некоторые из них:
Таблица 2
Код вида деятельности «бытовые услуги» | Вид деятельности |
33.12 | ремонт станков, промышленных холодильников, строительного оборудования и оборудования для горнодобывающей промышленности |
33.13 | ремонт и техническое обслуживание измерительной, испытательной и аппаратуры контроля, группировки 26.5, такой как: инструменты для авиационных двигателей, оборудование для проверки автомобильных выхлопов, метеорологические инструменты |
41.20 | строительство всех типов нежилых зданий, таких как: здания для промышленного производства, например, фабрики, мастерские, заводы и т.д., больницы, школы |
43.31 | реставрация, консервация и воссоздание штукатурной отделки на объектах культурного наследия |
43.99 | аренда подъемных кранов и прочего строительного оборудования с оператором |
58.19 | издание (включая интерактивное): каталогов, рекламной продукции |
74.10 | промышленный дизайн |
74.20 | деятельность в области фотографии для коммерческих целей: фотографии для целей рекламы, издательских организаций, журналов мод, операций с недвижимостью или туризма |
81.22 | уборка внутренних помещений в зданиях всех типов, в том числе в учреждениях, офисах, на фабриках, заводах, в магазинах, институтах и других коммерческих и профессиональных учреждениях |
82.19 | деятельность по фотокопированию и подготовке документов и прочая специализированная вспомогательная деятельность по обеспечению деятельности офиса |
Этот список кодов ОКВЭД, отнесенных к «бытовым услугам», но не являющихся ими по сути, можно продолжать бесконечно. Вывод напрашивается следующий, что ОКУН или ОКВЭД – это всего лишь классификаторы, коды с наименованиями видов деятельности, которые размещаются в тех или иных разделах, группировках. Их цель — статистическая классификация видов экономической деятельности в Европейском экономическом сообществе. И говорить о том, что эти услуги могут быть оказаны исключительно населению для их бытовых нужд, противоречит законам логики и свидетельствует лишь о формальном толковании норм по ПСН без поиска настоящего смысла, заложенного законодателем.
3. Регулирование ПСН на региональном уровне
На региональном уровне с регулированием ПСН тем более всё неоднозначно. Если мы обратимся к законам некоторых субъектов РФ, где была введена ПСН, то в формулировках законов можно увидеть, что субъект действительно вводит дополнительный перечень видов предпринимательской деятельности, относящихся к бытовым услугам.
Так, статья 2 Закона Сахалинской области от 12.10.2012 № 93-ЗО «О патентной системе налогообложения на территории Сахалинской области» звучит следующим образом:
«Установить дополнительный перечень видов предпринимательской деятельности, относящихся к бытовым услугам и не указанных в пункте 2 статьи 346.43 Налогового кодекса Российской Федерации, в отношении которых применяется патентная система налогообложения:
услуги по подготовке документов и прочие услуги по обеспечению деятельности офиса; услуги копировально-множительные по индивидуальному заказу населения; услуги по проведению фейерверков, световых и звуковых представлений; услуги по чистке и уборке прочие, не включенные в другие группировки; услуги по подметанию и уборке снега; услуги в области физкультурно-оздоровительной деятельности»[8].
То есть в Сахалинской области, помимо видов деятельности, которые были установлены в Основном перечне видов деятельности в пункте 2 статьи 346.46 Налогового кодекса РФ, был также введен дополнительный перечень видов деятельности, относящийся к бытовым услугам.
Обратите, пожалуйста, внимание на первый вид деятельности в данном региональном законе: «услуги по подготовке документов и прочие услуги по обеспечению офиса». Что такое офис? В толковом словаре С.И. Ожегова «Офис — контора, канцелярия». Т.е. переводя это понятие на современный язык, офис — это помещение фирмы, где обрабатывают бумаги и принимают клиентов. Вид деятельности, который включен в дополнительный перечень, находится и относится к разделу «бытовые услуги», но опять же никакой бытовой услугой не является, потому что субъекты, получающие эту услугу — владельцы офисов, а значит услуга оказывается для бизенса, для коммерческих целей, а не для бытовых.
Аналогичным образом дополнительные перечни видов деятельности введены в определенных субъектах и специально поименованы формулировкой «дополнительный перечень видов деятельности»:
- Закон Республики Тыва от 24.11.2014 № 5-ЗРТ «О применении патентной системы налогообложения на территории Республики Тыва»;
- Закон Республики Коми от 29.11.2012 № 87-РЗ «О введении в действие и применении патентной системы налогообложения на территории Республики Коми»;
- Закон Рязанской области от 08.11.2012 № 82-ОЗ «О патентной системе налогообложения на территории Рязанской области»;
- Закон ЯНАО от 28.09.2012 № 83-ЗАО «О патентной системе налогообложения на территории Ямало-Ненецкого автономного округа».
Но в значительной части проанализированных законов субъектов РФ о ПСН не обозначено введение какого-либо «дополнительного перечня» в своих регионах, и никаких формулировок про «бытовые услуги» мы там не встречаем[9].
Означает ли это, что в одних субъектах РФ услуги по всем видам деятельности можно оказывать юридическим лицам, а в тех субъектах РФ, где есть специально выделенный дополнительный перечень из бытовых услуг — нет. В любом случае, мы опять сталкиваемся с нарушением принципа равенства предпринимателей на патенте, только теперь уже на региональьном уровне.
Таким образом, суммируя вышесказанное по трем обозначенным аспектам, можно сделать выывод о том, что правоприменительные органы и некоторые арбитражные суды (забегая вперед отметим, что лишь небольшая их часть) толкуют эти положения искаженно: если в норме есть ссылка на словосочетание «бытовые услуги», то значит и оказывать такие услуги юридическим лицам нельзя.
Считаем, что подобное искаженное правопонимание нормы предполагает не расширение, а сужение некоторых видов деятельности, по которым возможно применение ПСН, до услуг, оказываемых исключительно для населения.
Следовательно, нормы, регулирующие Основной перечень видов деятельности ПСН и дополнительный, отнесенный к бытовым услугам, создают неравные (дискриминационные) условия для предпринимателей, находящихся на одной и той же системе налогообложения, имеющих одинаковые экономические характеристики.
В преференциальных условиях оказались предприниматели, приобретающие патент по Основному виду деятельности. Другие же предприниматели, решившие работать по дополнительному перечню видов деятельности, находятся в неравных с ними условиях, потому что:
- сужен круг субъектов до населения, которым можно оказывать услуги;
- несут повышенное налоговое бремя, т.к. по доходам от услуг для юридических лиц того же вида деятельности, что указан в патенте, они должны уплачивать налоги по общей или упрощенной системам налогообложения.
В свою очередь, Налоговый кодекс устанавливает один из основополагающих принципов налогообложения: налоги и сборы не могут иметь дискриминационный характер и различно применяться исходя из социальных, расовых, национальных, религиозных и иных подобных критериев. К этому же принципу нас отсылает и Конституционный Суд в своем постановлении № 22-П.
II. Принцип правовой определенности
Как мы отметили выше, принцип правовой определенности неразрывно связан с рассмотренными нами принципами равенства и экономического обоснования. Как указал Конституционный Суд в своем постановлении от 27.03.2012 № 8-П «принцип правовой определенности, будучи одним из важных общих принципов права и признаваемый в таком качестве Судом Справедливости Европейского Союза и Европейским судом по правам человека, представляет собой широкую концепцию, стержнем которой является предсказуемость правового регулирования. Одновременно принцип правовой определенности является неотъемлемой составляющей взаимосвязанных принципов верховенства закона и правового государства, провозглашенных в статьях 1, 15 и 55 Конституции Российской Федерации»[10].
Расплывчатость налоговой нормы может привести к не согласующемуся с конституционным принципом правового государства произвольному и дискриминационному ее применению государственными органами и должностными лицами в их отношениях с налогоплательщиками и тем самым к нарушению конституционного принципа юридического равенства и вытекающего из него требования равенства налогообложения, закрепленного в пункте 1 статьи 3 Налогового кодекса[11].
Следовательно, при отсутствии в положениях законодательства о налогах и сборах четко выраженных запретов на применение видов деятельности по ПСН в отношении юридических лиц, отсутствуют и основания для отказа в применении ПСН налогоплательщикам, оказывающим услуги для юридических лиц. Нормы законодательства о налогах и сборах не подлежат расширительному толкованию. Все неясности актов законодательства о налогах и сборах толкуются в пользу налогоплательщика.
Отношения, которые складываются между субъектами налоговых правоотношений, носят публичный характер. Ведь обязательный субъект налоговых правоотношений – суверен, вторгается в имущественные отношения лица и изымает без его согласия имущество. Это подтверждает вышеприведенные доводы о том, что никакого расширительного толкования налоговых норм быть не может. Тем более, налогоплательщик, в силу подобного характера рассматриваемых отношений, должен находиться в положении правовой определенности регулярно, дабы знать, за что, куда и сколько он должен отдать государству в виде обязательных платежей. Когда же мы сталкиваемся с противоречивым поведением правоприменительных органов, подобные принципы нарушаются, чем нарушается стабильность хозяйственного оборота в целом и баланс частных и публичных интересов, в частности.
Именно с такой проблемой налогоплательщики по ПСН сталкиваются последние годы. Учитывая, что на данной системе налогообложения находятся предприниматели, занимающиеся микробизнесом, то право на судебную защиту с привлечением юристов или адвокатов для судебных тяжб в высших инстанциях они используют не в полной мере, потому что это долго и дорого.
Арбитражная судебная практика складывается пока в пользу налогоплательщиков на патенте, где споры касались возможности оказания услуг на ПСН юридическим лицам.
Приведем для наглядности некоторую статистику. Всего проанализировано 16 судебных дел в различных федеральных округах на 31.07.2019 года (см. Таблица 3). В 13 из 16 дел налоговый орган оспаривал применение ПСН по виду деятельности «Ремонт жилья и других построек» / «Строительство жилья и других построек», который оказывался юридическим лицам.
1 дело было по виду деятельности «Пошив и ремонт одежды», а 2 дела – «Изготовление мебели».
Из 16 дел в первой инстанции налогоплательщики выиграли 12 дел, в апелляции выиграли 10 дел из 11, в кассации — 4 дела из 6. С обжалованием указанных решений судов в Верховный Суд РФ ни один налогоплательщик или налоговый орган не обращались.
Отсутствует судебная практика по данной категории дел в трех округах: Дальневосточный, Западно-Сибирский и Северо-Кавказский.
Таблица 3
Анализ судебной практики о правомерности применения ПСН при оказании услуг для юридических лиц (на 31.07.2019 г.)
Арбитражный округ | № дела | 1-я инстанция | Апелляция | Кассация |
Волго-Вятский | А29-10388/2016 | за | за | не обжаловалось |
Волго-Вятский | А79-649/2018 | за | не обжаловалось | не обжаловалось |
Восточно-Сибирский | А58-17/2017 | за | за | за |
Восточно-Сибирский | А78-3097/2015 | за | за | за |
Восточно-Сибирский | А78-1706/2015 | за | за | за |
Дальневосточный | нет | нет | нет | нет |
Западно-Сибирский | нет | нет | нет | нет |
Московский | А41-89786/2017 | за | за | против |
Московский | А41-79765/2016 | за | за | не обжаловалось |
Поволжский | А65-29245/2018 | за | за | не обжаловалось |
Северо-Западный | А05-10645/2013 | за | не обжаловалось | не обжаловалось |
Северо-Кавказский | нет | нет | нет | нет |
Уральский | А50-11219/2017 | за | не обжаловалось | не обжаловалось |
Уральский | А71-14735/2016 | против | не обжаловалось | не обжаловалось |
Уральский | А71-8185/2015 | против | не обжаловалось | не обжаловалось |
Уральский | А71-11065/2015 | против | за | за |
Уральский | А71-13556/2015 | за | за | не обжаловалось |
Уральский | А50-1603/2014 | против | против | против |
Центральный | А09-12046/2015 | за | за | не обжаловалось |
Самая противоречивая практика сложилась в Уральском и Московском округах, в остальных округах она положительная. Как мы видим, судебная практика, в большей ее части, складывается в пользу налогоплательщиков. Т.е. вероятность, что суд встанет на сторону налогоплательщика, варьируется от 66 до 90 % в зависимости от уровня инстанции и округа.
Суды, в целом, придерживаются линии, что запретов на оказание услуг по патенту юридическим лицам нигде нет и трактуют, по нашему мнению, Налоговый кодекс верно. Потому что специальные налоговые режимы в Налоговом кодексе, в первую очередь, выполняют регулирующую функцию, а уже затем фискальную. Законодатель при их введении в пояснительных записках и стенограммах постоянно отсылает нас к одному из приоритетных направлений государственной политики – поддержке малого бизнеса.
В рассматриваемом нами постановлении № 22-П, кстати, Конституционный Суд также исследует вопрос о целях законодателя, которые он преследовал, когда вводил ПСН:
«Как следует из пояснительной записки к законопроекту, его целью являлось налоговое стимулирование развития малого предпринимательства на основе совершенствования упрощенной системы налогообложения индивидуальных предпринимателей с использованием патента».
Считаем, что для уменьшения подобных арбитражных споров, а также излишнего налогового контроля со стороны фискальных органов, пункту 8 статьи 346.43 Налогового кодекса необходимо конституционно-правовое истолкование. Потому что эти споры сводятся не к фактам, это истинно правовые споры о толковании и применении нормы.
Баланс частных и публичных интересов достигает своего положительного результата только тогда, когда мы имеем разумное применение налоговыми органами норм законодательства, потому что само государство преследует цель не ужесточения налогового контроля и формального подхода при налоговом администрировании, а роста благосостояния нации. Это выражается: в увеличении ВВП, рабочих мест, росте предпринимательской активности, уменьшении социальных обязательств за счет социальной ответственности бизнеса.
В свою очередь, бизнес, пусть и самый малый, будет брать на себя такие обязательства, когда будет находиться в условиях правовой определенности и знать, что сегодня он принимает на работу 5 человек, будет платить им зарплату, страховые взносы, снимет эти социальные обязательства с государства. Но он должен быть уверен, что завтра к нему не придут из налоговой инспекции и не доначислят налоги по общей системе налогообложения. Таким предпринимателям просто не дают дорасти до среднего предприятия, когда применяют к ним меры агрессивного налогового контроля при неверном толковании норм Налогового кодекса.
А Налоговый кодекс, по своей сути, он защищает больше налогоплательщиков, чем дает полномочий налоговым органам, о чем неоднократно в своих постановлениях напоминает нам Конституционный Суд. Поэтому там, где нет однозначного правопонимания норм, для защиты прав предпринимателей мы должны обращаться к конституционно-правовым механизмам толкования и активно это использовать.
____________________________________________________________________
[1] Федеральный закон от 25.06.2012 № 94-ФЗ «О внесении изменений в части первую и вторую Налогового кодекса Российской Федерации и отдельные законодательные акты Российской Федерации» (законопроект № 499566-5).
[2] Определение Конституционного Суда РФ от 21 мая 2015 г. N 1036-О, Определение Конституционного Суда РФ от 11 октября 2016 г. N 2152-О, Определение Конституционного Суда РФ от 26 января 2017 г. N 49-О, Определение Конституционного Суда РФ от 28 февраля 2019 г. N 280-О, Определение Конституционного Суда РФ от 19 декабря 2019 г. N 3526-О.
[3] Постановление Конституционного Суда РФ от 06.06.2019 № 22-П «По делу о проверке конституционности положений подпункта 3 пункта 8 статьи 346.43, статьи 346.47 и пункта 1 статьи 346.48 Налогового кодекса Российской Федерации, а также положений Закона Мурманской области «О патентной системе налогообложения на территории Мурманской области» в связи с жалобой гражданина С.А. Глухова»
[4] Постановление Госстандарта России от 28.06.1993 № 163 «ОК 002-93. Общероссийский классификатор услуг населению» (документ утратил силу с 01.01.2017 года в связи с изданием Приказа Росстандарта от 31.01.2014 N 14-ст).
[5] Определение Высшего Арбитражного Суда РФ о прекращении производства по делу от 04.04.2014 № ВАС-15552/13.
[6] Постановление ФАС Уральского округа от 10.12.2009 № Ф09-9877/09-С3 по делу № А60-15313/2009-С10.
[7] Распоряжение Правительства РФ от 24.11.2016 № 2496-р «Об утверждении кодов видов деятельности в соответствии с Общероссийским классификатором видов экономической деятельности, относящихся к бытовым услугам, и кодов услуг в соответствии с Общероссийским классификатором продукции по видам экономической деятельности, относящихся к бытовым услугам».
[8] Закон Сахалинской области от 12.10.2012 № 93-ЗО «О патентной системе налогообложения на территории Сахалинской области».
[9] Областной закон Ленинградской области от 07.11.2012 № 80-оз «О патентной системе налогообложения на территории Ленинградской области», Закон Хабаровского края от 10.11.2005 № 308 «О региональных налогах и налоговых льготах в Хабаровском крае», Закон Алтайского края от 30.10.2012 № 78-ЗС «О применении индивидуальными предпринимателями патентной системы налогообложения на территории Алтайского края», Закон Приморского края от 13.11.2012 № 122-КЗ «О патентной системе налогообложения на территории Приморского края», Закон Пензенской обл. от 28.11.2012 № 2299-ЗПО «О введении патентной системы налогообложения на территории Пензенской области и установлении размеров потенциально возможного к получению индивидуальным предпринимателем годового дохода по видам предпринимательской деятельности, в отношении которых применяется патентная система налогообложения», Закон Тюменской области от 27.11.2012 № 96 «О патентной системе налогообложения для индивидуальных предпринимателей», Закон Калужской области от 25.10.2012 № 328-ОЗ «О патентной системе налогообложения», Закон Калининградской области от 22.10.2012 № 154 «О введении патентной системы налогообложения на территории Калининградской области», Закон УР от 28.11.2012 № 63-РЗ «О патентной системе налогообложения в Удмуртской Республике», Закон Тульской области от 14.11.2012 № 1833-ЗТО «О введении в действие патентной системы налогообложения на территории Тульской области», Закон Свердловской области от 21.11.2012 № 87-ОЗ «О введении в действие патентной системы налогообложения на территории Свердловской области и установлении налоговой ставки при ее применении для отдельных категорий налогоплательщиков», Закон Ульяновской области от 02.10.2012 № 129-ЗО «О патентной системе налогообложения на территории Ульяновской области», Закон Ставропольского края от 15.10.2012 № 96-кз «О патентной системе налогообложения», Закон Амурской области от 09.10.2012 № 93-ОЗ «О патентной системе налогообложения на территории Амурской области», Закон ЯО от 08.11.2012 № 47-з «О введении на территории Ярославской области патентной системы налогообложения» и т.д.
[10] Постановление Конституционного Суда РФ от 27.03.2012 № 8-П «По делу о проверке конституционности пункта 1 статьи 23 Федерального закона «О международных договорах Российской Федерации» в связи с жалобой гражданина И.Д. Ушакова».
[11] Постановление Конституционного Суда РФ от 20.02.2001 № 3-П «По делу о проверке конституционности абзацев второго и третьего пункта 2 статьи 7 Федерального закона «О налоге на добавленную стоимость» в связи с жалобой закрытого акционерного общества «Востокнефтересурс».
«услуги юрлицам на патенте», «услуги юрлицам на патентной системе», «можно ли оказывать услуги юридическим лицам на ПСН»
Тонкости договора об оказании услуг
Договор об оказании услуг является наиболее распространённым, ведь столкнуться с ним можно не только при ведении бизнеса, но и в повседневной жизни. По данному договору исполнитель обязан оказать услуги, а заказчик гарантирует их оплатить. К договору об оказании услуг применяются нормы о подряде с некоторыми исключениями, о которых мы сегодня и расскажем.
Статья «как обманывают в договорах»
В предыдущей статье мы рассказывали, как отличить договор подряда от договора оказания услуг. Очень важно правильно определить, какой из них следует заключить в той или иной ситуации, ведь договор подряда содержит более «жёсткие» условия. Например, невозможность подрядчика в одностороннем порядке без правомерной причины отказаться от исполнения договора. Таким образом, «перепутав» два этих договора, можно столкнуться с неожиданными для себя последствиями.
Существенное условие договора об оказании услуг только одно:
предмет — деятельность, которую должен осуществить исполнитель по заданию заказчика. При определении предмета не ограничивайтесь стандартными формулировками и общими фразами, а подробно опишите, что именно входит в ту или иную услугу. В противном случае предмет договора не будет считаться согласованным, что может привести к множеству споров.
«Размытое» определение предмета договора грозит его сторонам малоприятными последствиями:
- заказчик может предъявить претензии по качеству или составу работ, руководствуясь требованиями, которые в договоре оговорены не были;
- исполнитель может вольно трактовать предмет договора и оказать не те услуги, которые желает получить заказчик;
- налоговые органы уделяют пристальное внимание данному виду договора, пресекая учёт фиктивных расходов. Чтобы избежать вопросов со стороны налоговиков в договоре нужно ясно и чётко определить, какие услуги оказываются и насколько они экономически оправданы.
К некоторым видам деятельности закон предъявляет дополнительные требования — наличие страховки, лицензии, квалификации, членства в саморегулируемой организации. Пренебрежение ими может повлечь серьёзные последствия. Например, осуществление деятельности без лицензии грозит рядом неприятностей — от штрафа до ликвидации юридического лица, а в некоторых случаях — до уголовной ответственности.
Согласование иных условий остаётся на усмотрение сторон, но мы рекомендуем определить их в договоре:
- цена, если она не указана, то стоимость услуг определяется исходя из их рыночной стоимости. В тех случаях, когда договор предполагает выполнение нескольких действий, рекомендуется определить стоимость каждого из них. Это поможет при определении цены уже оказанных услуг, если договор будет расторгнут в одностороннем порядке. Помимо вознаграждения исполнителя следует установить порядок оплаты дополнительных расходов;
- срок;
- место исполнения договора в случае, если оно имеет значение;
- сроки и порядок осуществления выплат.
Публичный договор оказания услуг
В случае когда предложение исполнителя оказать услуги направлено на неограниченный круг лиц, заключается публичный договор. Например, платные медицинские, образовательные, туристические услуги, услуги по передаче электрической энергии, услуги связи и т д.
У публичного договора есть свои отличительные черты:
- чаще всего заказчиком выступает гражданин, и услуги связаны с его личными бытовыми нуждами;
- используется типовый договор с фиксированными ценами и тарифами и равными для потребителей условиями;
- исполнитель окажет соответствующие услуги каждому, кто обратится к нему и заплатит установленную цену;
- исполнитель не может отказать в оказании соответствующих услуг. Например, организация, предоставляющая услуги связи, не может отказать в их предоставлении лицу, которое готово заплатить определённую в соответствии с тарифами цену.
Важно: к договору, в котором заказчиком выступает физическое лицо, применяются нормы закона о защите прав потребителей. Спорные ситуации предприниматель при возникновении спора может столкнуться с неприятными для себя последствиями. Например, проиграв судебное разбирательство, он, помимо суммы, полученной им по договору, обязан заплатить штраф в размере 50% от неё, а в некоторых случаях и возместить моральный вред.
Приёмка оказанных услуг
Чтобы зафиксировать факт оказания услуг, сторонами составляется акт. Он не является обязательным, но при его отсутствии недобросовестный заказчик может сказать, что никаких услуг оказано не было, и отказать в оплате. Столкнувшись с оказанием услуги не надлежащего качества заказчик может потребовать от исполнителя:
- безвозмездно устранить недостатки в разумный срок;
- уменьшить установленную цену;
- возместить расходы на устранение недостатков (если право заказчика устранять их предусмотрено в договоре возмездного оказания услуг).
Односторонний отказ от исполнения договора
Каждая из сторон договора вправе отказаться от его исполнения, при этом причина отказа не имеет значения. Но как для исполнителя, так и для заказчика существуют ограничения:
- односторонний отказ исполнителя не допустим, если договор является публичным;
- заказчик не вправе отказаться от исполнения договора, когда услуги уже оказаны.
Порядок отказа от исполнения договора общий как для заказчика, так и для исполнителя:
- Уведомить контрагента в письменной форме. Уведомление должно содержать реквизиты договора, а также ясно выраженное намерение прекратить его исполнение. При этом наиболее надёжным вариантом будет отправка телеграммы или заказного письма с описью и уведомлением. Моментом расторжения договора будет считаться дата их получения контрагентом.
- Оплата расходов или убытков: заказчик оплачивает исполнителю фактически понесённые им расходы, размер которых последний должен доказать; а исполнитель оплачивает заказчику убытки, возникшие из-за расторжения договора.
Дополнительные условия и размеры выплат при одностороннем отказе от исполнения могут быть установлены в самом договоре. Например, можно предусмотреть обязанность заказчика оплатить исполнителю не только расходы, но и убытки. Исполнитель же может принять на себя обязательства по выплате заказчику n-ой денежной суммы. Договором нельзя ограничить право отказа от его исполнения, а также устанавливать обязательство выплаты штрафа или неустойки.
Статья актуальна на 23.09.2015
Услуги фирмы действуют самые. Какие услуги можно оказывать населению в маленьком городе? Как определяется востребованность бизнеса
Современный рынок услуг широк и разнообразен. Москва в этом отношении – весьма наглядный пример. Столица лидирует с точки зрения общего числа востребованных услуг. В статье мы поговорим о том, какие из них наиболее востребованы москвичами. Обсудим, у каких из них есть реальные предпосылки стать самыми популярными в Москве в нынешнем, 2018 году.
Услуги – перспективная сфера экономики Москвы
В условиях рыночной экономики услуги – развитая и перспективная сфера деятельности людей. Неслучайно они так широко представлены в российской столице. В этой области занимаются бизнесом многие московские предприниматели.
Услуги Москвы
Существует большое число разнообразных услуг, а потому их классификация достаточно сложна. Все они в масштабах страны по степени популярности ранжируют следующим образом:
- бытовые;
- медицинские;
- транспортные;
- финансовые;
- юридические;
- посреднические;
- развлекательные;
- прочие.
Данная классификация применима и для российской столицы. Правда, если говорить о посреднических и развлекательных услугах, то их популярность в Москве выше, чем в целом по стране.
Бытовые услуги в Москве
К числу бытовых относят широкий спектр услуг. Обсудим более подробно те, что наиболее популярны в столице.
1. Ремонт бытовой техники и электроники весьма востребован. Указанные приборы присутствуют в каждом доме, значительно облегчая ведение домашнего хозяйства. Это касается стиральных, посудомоечных машин, пылесосов. А такие приборы, как холодильники, кондиционеры, телевизоры делают нашу жизнь комфортной. Большинство компаний проводят диагностику и ремонт бытовой техники на дому у клиентов.
2. Чрезвычайно востребован и ремонт различных электронных девайсов и гаджетов: ноутбуков, планшетов, смартфонов и прочее. Эти устройства есть у каждого современного человека. Стоимость данных приборов достаточно высока, а потому их ремонт весьма актуален.
3. Популярные услуги в столице включают в себя прокат бытовой техники и одежды. Покупка многих бытовых приборов связана с серьёзными затратами, а потому некоторые люди предпочитают их арендовать. В Москве ежедневно проводится огромное число развлекательных мероприятий. Посещение их нередко требует соответствующей одежды: смокингов, вечерних платьев, маскарадных костюмов. Такую одежду разумнее брать на прокат.
4. Востребованы в Москве клининговые и аналогичные услуги. Работа, автомобильные пробки, каждодневные заботы. Все это требует много времени. Заниматься домом: уборкой, мелким ремонтом, – зачастую некогда. Этим и объясняется, что упомянутые услуги популярны у москвичей.
5. Личные автомобили есть у многих жителей столицы. Этим объясняется потребность в автосервисах и автомойках.
Медицинские услуги
К медицинским относится целый ряд услуг, так, к примеру, речь идёт:
- о стоматологических кабинетах;
- о частных клиниках, где можно пройти диагностическое обследование со сдачей всех необходимых анализов, лечение и реабилитацию;
- о массажных кабинетах;
- о психологической и психиатрической помощи;
- о наркологических кабинетах и стационарах;
- о кабинетах и клиниках красоты и пр..
Весьма востребована в столице услуга, связанная с вызовом на дом любого врача-специалиста, который проведёт все необходимые лечебные процедуры.
Транспортные услуги
Они всегда пользовались популярностью у жителей Москвы, учитывая огромные расстояния между разными объектами инфраструктуры города. К транспортным услугам относят пассажирские и грузовые перевозки. Пассажирские связаны с транспортировкой людей легковыми автомобилями, микроавтобусами, автобусами. Все эти виды транспортных средств москвичи арендуют по самым разным поводам.
Грузоперевозки по Москве чаще всего связаны с приобретением и транспортировкой различных крупногабаритных предметов обихода к месту назначения. А также с переездами к новом месту жительства, на дачу. Осуществляются грузоперевозки различными транспортными средствами: микроавтобусами, грузовыми автомобилями. Финансовые услуги Москвы
Москва – деловой центр страны. Неудивительно, что финансовые услуги здесь пользуются заслуженной популярностью. Наиболее востребованными являются консалтинг в сфере налогообложения и бухгалтерское сопровождение. Такие услуги оказывают физические и юридические лица индивидуальным предпринимателям, небольшим фирмам.
И тем, и другим гораздо выгоднее доверить ведение бухгалтерского учета компании-аутсорсеру, чем содержать штат бухгалтеров. Ведь собственным сотрудникам нужно оплачивать больничные листы, отпуска, оборудовать для них рабочие места. Кроме того, в аутсорсинговых и консалтинговых компаниях работают настоящие профи. Они своей некомпетентностью не подведут компанию под штрафные санкции.
Юридические услуги
К этому виду относят услуги, оказываемые частнопрактикующими юристами, адвокатами, нотариусами. А также их оказывают компании, имеющие в своём штате перечисленных специалистов. К помощи юристов прибегают физические и юридические лица в разных ситуациях. Эти профессионалы защищают права своих клиентов в различных инстанциях. А нотариусы обладают полномочиями заверения сделок, договоров, соглашений.
К слову, многие компании не имеют штатных юристов. А при возникновении потребности в их помощи предпочитают обращаться в соответствующие компании. Либо к частнопрактикующим специалистам.
Посреднические услуги в Москве
Самыми популярными в этом виде являются риэлторские услуги. Это неудивительно, ведь в столице рынок недвижимости весьма обширен и активен. Любые сделки с недвижимостью: купля-продажа, аренда, – удобнее и безопаснее проводить через риэлторские компании. Агентства недвижимости берут на себя поиск продавцов, покупателей, показ объектов, сбор документов, оформление сделки.
Еще популярна в столице доставка разных товаров: продуктов, лекарств. А также доставка готовой еды из ресторанов, кафе, баров.
Развлекательные и прочие услуги
К числу развлекательных услуг относят организацию и проведение:
- различных мероприятий: свадеб, дней рождения, корпоративов;
- фото- и видеосъёмок;
- квестов.
Сюда же можно отнести развлечения, связанные с полётами на дельтапланах, воздушных шарах, катанием на лодках, катамаранах. К развлекательным услугам относят и деятельность туристических агентств. Ну а к прочим услугам – к примеру, кейтеринг (выездное ресторанное обслуживание), организацию небольшого кафе или мини-кофейни. А также доставку домашней еды.
Перспективные для Москвы услуги
Все перечисленные выше услуги являются стабильно популярными в течение многих лет. Однако обсуждаемый рынок всё время расширяется и претерпевает серьёзные изменения. Это связано с достижениями научно-технического прогресса, в частности, с широким распространением Интернета.
Весьма перспективными на 2018 год представляются услуги:
- Электронный дневник – онлайн-сервис, где отображаются все данные об успеваемости и поведении каждого ученика;
- Приём показаний учёта воды;
- Штрафы ГИБДД Москвы;
- Запись к врачу;
- Приём показаний электросчётчиков.
Все эти услуги уже успели хорошо себя зарекомендовать, но ими пользуются ещё далеко не все москвичи. И совершенно напрасно!
Самые популярные московские услуги
А теперь поговорим о ТОП5 услуг в Москве.
1. Медицинские услуги пользуются у жителей столицы особой популярностью. Москвичи с удовольствием поправляют здоровье в частных медучреждениях. Прибегают к помощи центров красоты. Вызывают медицинских специалистов на дом прямо из дома, оставляя заявки на сайтах клиник.
2. Очень востребованы в Москве и юридические услуги , оказываемые юристами-частниками, а также юридических компаний. По-прежнему популярны услуги государственных и частных нотариусов, особенно выездных.
3. Сложности с трудоустройством повысили популярность различных обучающих курсов . Их окончание позволяет овладеть новой профессией и получить более престижную и высокооплачиваемую работу.
4. Востребованы и различные бытовые услуги, особенно ремонт зданий и помещений, а также бытовой техники и смартфонов.
5. Москвичи любят и умеют развлекаться, а потому развлекательные услуги в столице очень востребованы. В частности, всё большую популярность набирают квест-румы. Традиционно востребованы организация и проведение праздников.
С популярными услугами в столице мы определились. Остаётся добавить, что популярность некоторых из них услуг сезонный характер. Вот, к примеру, услуга «Обучающие курсы» утрачивает свою актуальность летом – в пору отпусков. А катание на катамаранах, напротив, достигает пика востребованности именно в летний период.
В завершение отметим, что любые услуги рождаются не на пустом месте. Не зря говорят, что спрос определяет предложение. К появлению новых услуг следует относиться внимательно – возможно, они облегчат и вашу жизнь!
Совет: на первом этапе работы можно обойтись без съема и покупки помещения, ограничившись изготовлением одежды и аксессуаров на дому. Ткани же лучше не приобретать заранее, а выбирать после получения заказа.
Услуги проката
Услуги проката в ближайшем будущем не должны потерять популярность в России, поскольку, даже имея возможность приобретения специального автомобиля, велосипеда и других вещей, которые можно сдавать в прокат, люди не всегда имеют необходимость в них. Сдавать в прокат можно также костюмы и многое другое. Такой бизнес можно совмещать с другими смежными, подразумевающими активный доход.
Курьерская служба
Плюс в открытии курьерской службы для населения России состоят в первую очередь в минимальных вложениях и отсутствии необходимости какого-либо специального образования. Между тем доставка всегда будет популярна и необходима тем, кто дорожит личным временем. Перед тем как открыть такую службу, необходимо зарегистрироваться как индивидуальный предприниматель и встать на учет в налоговой инспекции. Можно арендовать офисное помещение, но на первых порах есть возможность обойтись и без этого. Главное – организовать хорошую рекламу и наработать клиентскую базу.
Консалтинг
Один из самых важных и актуальных видов деятельности сегодня – консалтинг. Юридические консультации предполагают помощь практически во всех правовых сферах (вплоть до предоставления ), поэтому они так востребованы. Можно предоставлять информационные услуги экономиста, маркетолога, психолога и представителей других профессий. Также можно оказывать услуги репетитора в той или иной сфере. Прибыль независимого консультанта напрямую зависит от темы консультирования, объема знаний и правильной рекламы. В специальном оборудовании и иногда даже в съеме помещений деятельность не нуждается.
Туристическое агентство
Кризис заставляет людей ограничивать траты на отдых и развлечение, однако совсем лишать себя отдыха вряд ли кто-то станет. С другой стороны, из этого новому туристическому агентству тоже можно извлечь выгоду, организовывая специальные бюджетные путевки. Как бы там ни было, многие люди не любят сами подбирать себе места будущего отдыха, отели и программу отдыха, поэтому в большинстве случаев обращаются к специалистам.
В случае с туристическим агентством нет необходимости большой работы по организации отдыха, налаживании соответствующих связей. Вложения потребуются для съема или покупки офиса и его оборудования. Может понадобиться наем работников, а также хорошая реклама в виде собственного сайта, объявлений в газетах, интернете, на радио и телевидении.
В поисках больших финансовых возможностей многие люди уходят в предпринимательскую деятельность.
Развить свой бизнес возможно, если тщательно составить план, иметь стартовый капитал и большое трудолюбие.
Центром финансовой жизни является Москва. Данный мегаполис предоставляет много возможностей для реализации своих идей.
Выгодно. Ведь в столице существует много потенциальных клиентов с различным спросом и потребностями. Поэтому любая предложенная услуга или товар всегда будут востребованы в городе с численностью населения более миллиона человек.
Популярный бизнес в столице
Разные социологические фирмы регулярно проводят исследования в области столичного бизнеса. Рейтинг популярных дел постоянно изменяется. Кто-то из предпринимателей уже начал свой бизнес и успешно его продолжает. Другие — только развивают идею или начинают первые шаги в оформлении.
Самый популярный и в городе — это ресторанное дело. В Москве существует много кафе, буфетов, крупных ресторанов и других подобных заведений. Спрос на данную услугу не спадает. Многие жители столицы привыкли завтракать, обедать, ужинать вне дома. Поэтому развитие этого дела всегда найдет свою целевую аудиторию.
Салоны красоты и парикмахерские занимают прочное место среди популярных дел в Москве. Данные услуги ориентированы на всех жителей столицы. Поэтому на каждой улице, в каждом районе можно увидеть специализированный салон. Этот бизнес требует минимальных вложений в оборудование и арендуемую площадь.
Торговое дело широко развито в городе. Недаром в столицу съезжаются жители других городов для покупки вещей или продуктов. Оптовая или розничная торговля существует в Москве уже на протяжении многих лет. Со временем открываются новые палатки, торговые павильоны, бутики. И они находят свою нишу среди торговых площадок.
Более 70% жителей столицы привыкли регулярно путешествовать. Поэтому развитие туристических услуг — это самый процветающий и нужный бизнес в Москве. Данное дело окупает себя примерно после полугода после открытия. Основная часть финансовых средств идет на рекламу и арендную плату.
Вернуться к оглавлению
Перспективные идеи для развития своего дела в Москве
Людям с невысоким стартовым капиталом выгодно открывать бизнес, связанный со сферой услуг в Москве. Так, например, перспективной услугой считается клининг. Уборка жилых или офисных помещений всегда найдет своего клиента в таком большом городе. Данное дело требует минимальных вложений. На начальном этапе можно развивать бизнес посредством рекламы и интернета. В дальнейшем предприниматель сможет снять помещение для офиса.
В мегаполисе с вечной занятостью и постоянными пробками порой сложно передать нужную вещь. Поэтому бизнес по доставке самый востребованный. Жители столицы часто пользуются интернет-магазинами. А значит, доставка различных вещей: одежды, еды, книг, цветов, обуви, бытовых товаров — всегда актуальна. Начинающий предприниматель сможет организовать свою курьерскую службу. Чтобы развить этот бизнес, можно заключить соглашение с некоторыми фирмами-поставщиками.
Перспективной идеей для столичного бизнеса является открытие частного сада для детей. Для данного дела требуется специально оборудованное помещение и персонал.
Организация праздников — еще одна перспективная услуга, которая набирает все большую популярность в городе. Корпоративные вечеринки, свадьбы, юбилейные вечера, детские праздники нуждаются в профессиональном исполнении. Поэтому идея всегда будет востребована.
Бизнес идеи в сфере услуг
Подробная инструкция, как открыть магазин нижнего белья с нуля. Бизнес план с расчетами. Как продавать нижнее белье покупателям, через интернет? Регистрация деятельности.
Подробный, готовый бизнес план антикафе с расчетами. Как открыть антикафе с нуля в маленьком городе? Оборудование, персонал, рентабельность бизнес идеи.
Ответ на вопрос, сколько стоит открыть мойку самообслуживания. Подробный бизнес план с расчетами. Оборудование, персонал. Финансовые вложения: расходы и окупаемость бизнеса.
Советы экспертов, как и с чего начать бизнес грузоперевозки. Подробный бизнес план транспортной компании по грузоперевозкам с расчетами.
Особенности, преимущества и недостатки перепродажи товаров с Алиэкспресс как бизнеса. Идеи, как заработать с нуля на перепродаже с Китая начинающим предпринимателям.
Полезные советы, что можно продать чтобы заработать денег без вложений срочно в 2019 году. Идеи, что продать из дома дорого из старых вещей.
Ответ на вопрос, чем можно торговать на рынке прибыльно. Выгодные идеи 2019 года в кризис для начинающих предпринимателей в маленьком городе.
Инструкция, как открыть шиномонтаж с нуля. Подробный бизнес план шиномонтажной мастерской с расчетами. Сколько стоит оборудование?
Какие существуют прибыльные бизнес идеи в сфере услуг? Ответить на вопрос о рентабельности той или иной бизнес идеи не сможет вам никто. Вы сами должны попробовать и понять, выгодный данный бизнес или малоприбыльная затея. В чем плюсы бизнеса в сфере услуг? Во-первых, в том, что данный вид бизнеса не требует больших финансовых вложений. А это существенный фактор для начинающих предпринимателей с ограниченным бюджетом. Второй плюс в том, что человеку, решившему организовать бизнес в сфере услуг, не требуется тратить время на обучение. Наверняка каждый из Вас, уже что-то умеет, требуется лишь грамотно продать свои услуги другим людям за деньги. Правильно организованный бизнес в сфере услуг имеет все шансы стать успешным. Желаю вам быстрой прибыли!
1. Производство полуфабрикатов, узлов, деталей по заказам фирм, фурнитуры для одежды, значков и т.д.
2. Вязание носков, перчаток, одежды.
3. Пошив одежды.
4. Изготовление головных уборов.
5. Изготовление обуви.
6. Плетение кружев.
7. Вышивание.
8. Изготовление продукции “объектов народного творчества”.
9. Выпечка хлебобулочных изделий.
10. Производство муки, растительного масла, макарон, колбас, прохладительных и спиртных напитков, майонеза.
11. Приготовление и реализация на месте пирожков, блинов, шашлыка, кур-гриль, шаурмы и т.д.
12. Сбор старой бытовой техники, ремонт и реализация ее людям с низкими доходами.
13. Мелкий ремонт улиц и дорог.
14. Строительные работы.
15. Строительство детских площадок, дворовых комплексов.
16. Изготовление штучной мебели.
17. Кузнечные работы.
18. Художественные работы.
19. Архитектурное и строительное проектирование.
20. Конструкторские работы.
21. Разведение породистых кошек и собак.
22. Выделка шкур животных.
23. Изготовление чучел зверей и птиц.
24. Сбор даров леса — орехов, ягод, шишек, грибов.
Услуги населению.
25. Мойка раковин, ванн.
26. Чистка одежды.
27. Ремонт обуви.
28. Ремонт сантехники, электрооборудования, газового оборудования.
29. Ремонт квартир.
30. Уборка подъездов, коридоров, лифтов.
31. Уборка территории вокруг дома.
32. Доставка лекарств населению.
33. Сбор старья для утилизации.
34. Парикмахерские услуги.
35. Уборка помещений и территории после ремонта или строительства.
36. Ритуальные услуги (похороны, венки, ленты, оркестр, надгробья, ограды, уход за могилами).
37. Заточка режущего инструмента (ножи, пилы, сверла, маникюрные инструменты, ножницы).
38. Изготовление ключей, ремонт бытовых металлоизделий.
39. Нахождение исполнителей бытовых услуг (помощь населению) при помощи собственной базы данных (перевозка вещей, домработница, няня, настройка пианино, ремонт квартиры и т.п.).
40. Ремонт мебели.
41. Фотографирование, проявка фотопленок и печать фотографий.
42. Ксерокопирование.
43. Изготовление аудио- и видеозаписей.
44. Установка телеантенн.
45. Установка автоматических стиральных и посудомоечных машин.
46. Маклер по подбору вариантов аренды, покупки, обмена нежилой и жилой площади.
47. Деятельность ломбардов.
48. Услуги по охране автомашин.
49. Ремонт автомототехники.
50. Ремонт лодок, катеров.
51. Ремонт спортивного оборудования.
54. Прокат (бытовых приборов, инструмента, детских велосипедов, игрушек).
55. Прокат аудио- и видеокассет.
56. Частная платная библиотека.
57. Прокат бытовой техники, предметов для туризма, инструмента, инвентаря и т.д.
58. Сдача в аренду жилья, гаража, сарая, подвала, участка земли, сада, огорода, автомобиля.
59. Медицинское обслуживание.
60. Зубопротезное обслуживание.
61. Ветеринарное обслуживание.
Услуги в крупных торговых центрах и магазинах по договору с ними.
62. Консультации специалистов.
63. Упаковка товаров.
64. Доставка крупногабаритных товаров покупателям.
65. Раскрой тканей и подшивка штор, приобретенных в магазине.
66. Мелкая переделка, купленных в магазине швейных изделий.
67. Растяжка обуви и головных уборов.
68. Выполнение граверных работ.
69. Установка на дому у покупателя приобретенных в магазине технически сложных товаров.
70. Хранение вещей покупателей.
71. Хранение детских колясок.
72. Организация мест отдыха покупателей.
73. Организация досуга детей.
74. Организация кафетерия.
75. Предоставление справок о наличии в продаже товаров.
76. Заказ такси и др.
77. Прием заказов на ремонт и обслуживание технически сложных товаров.
Организация досуга.
78. Организация отдыха населения: экскурсии, аттракционы, катание на лодках, катерах, лошадях и т.п.
79. Выездные фото-кино-услуги: общественные места, детские сады, школы, семейные торжества, события на предприятиях и т.д.
81. Служба знакомств.
82. Экскурсоводы, инструкторы, проводники в городах, в сельской местности, в рыболовных и охотничьих угодьях, в горах и т.д.
83. Организация шоу, продюсерская и режиссерская работа.
Образовательные услуги.
85. Репетиторство.
87. Частные курсы, школы.
88. Подготовка рефератов, курсовых работ, диссертаций.
89. Обучение танцам.
90. Обучение хорошим манерам, деловому протоколу.
91. Дрессировка служебных и охотничьих собак.
92. Выездка лошадей.
93. Тренировка детских групп.
94. Дворовый тренер детских команд: футбол, волейбол, хоккей, легкая атлетика и т.д.
95. Организация занятий аэробикой и т.п.
96. Тренировка спортсменов.
97. Обучение плаванию.
98. Персональное обучение ремеслу.
Услуги предприятиям.
99. Мойка окон.
100. Уход за территорией: зеленые насаждения, фонтаны, беседки и т.п.
101. Стирка и химчистка спецодежды, штор, скатертей, ковров и т.д.
103. Вело-, мотокурьерская служба по доставке корреспонденции, посылок, мелких грузов внутри города, района.
104. Маклер по подбору вариантов аренды, покупки, обмена нежилой и жилой площади.
107. Справочные бюро по определенной тематике, предоставляющие информацию по телефону или через Интернет.
108. Бюро объявлений, предоставляющие услуги по размещению объявлений в тематических изданиях, в Интернете, в общественных местах.
109. Подготовка книг технического профиля: руководств по эксплуатации, инструкций по ремонту, практических пособий и т.п.
110. Машбюро, компьютерный набор, сканирование.
111. Печать документов на принтерах.
112. Ксерокопирование.
113. Переплетные работы.
114. Тематические вырезки из газет по заказам клиентов.
116. Ремонт колесной и гусеничной техники.
117. Ремонт производственного оборудования.
118. Чистка труб и дымоходов промышленных предприятий и жилых домов.
119. Аудиторская деятельность.
120. Заготовка и переработка вторичного сырья.
121. Складские операции в портах и на станциях.
122. Деятельность по бурению скважин на воду.
123. Деятельность по утилизации отходов производства и потребления.
124. Описание, консервация, реставрация архивных документов.
125. Деятельность по ремонту и реставрации объектов культурного наследия.
126. Деятельность по реставрации музейных предметов.
127. Ремонт контрольно-кассовых машин.
128. Эксплуатация автозаправочных станций.
129. Проведение дезинфекционных, дезинсекционных и дератизационных работ.
130. Риэлтерская деятельность.
131. Издательская деятельность.
132. Полиграфическая деятельность.
Транспортные и смежные слуги.
133. Перевозочная и транспортно-эксплуатационная деятельность.
134. Перевозки пассажиров и грузов водным транспортом.
135. Деятельность по осуществлению фрахтовых операций.
136. Транспортно-экспедиционное обслуживание грузов.
137. Обслуживание пассажиров на территориях и акваториях морских портов и рейдов.
138. Перегрузочная деятельность на водном транспорте.
139. Транспортно-экспедиционная деятельность на водном транспорте.
140. Агентская деятельность на водном транспорте.
141. Лоцманская проводка судов на водном транспорте.
142. Погрузочно-разгрузочная деятельность на железнодорожном транспорте, в морских и речных портах.
Мелкооптовая и розничная .
144. Разъездная торговля.
145. Торговля вразнос (коробейники, коммивояжеры).
146. Уличная торговля.
147. Мелкая торговля по почте.
148. Коммерческий посредник или агент.
149. Продажа газет и журналов.
150. Продажа цветов, содержание аптечных киосков и т.д.
Случаи, когда можно не применять контрольно-кассовую технику | ФНС России
Контрольно-кассовая техника не применяется кредитными организациями.
Контрольно-кассовая техника не применяется организациями и индивидуальными предпринимателями в автоматических устройствах для расчетов при осуществлении расчетов, совершаемых исключительно монетой Банка России, за исключением автоматических устройств для расчетов, питаемых от электрической энергии (в том числе электрических аккумуляторов или батарей).
Организации и индивидуальные предприниматели, за исключением тех, которые осуществляют торговлю подакцизными товарами с учетом специфики своей деятельности или особенностей своего местонахождения, могут производить расчеты без применения ККТ при осуществлении следующих видов деятельности и при оказании следующих услуг:
- продажа газет и журналов на бумажном носителе, а также продажа в газетно-журнальных киосках сопутствующих товаров при условии, что доля продажи газет и журналов в их товарообороте составляет не менее 50 процентов товарооборота и ассортимент сопутствующих товаров утвержден органом исполнительной власти субъекта Российской Федерации. Учет торговой выручки от продажи газет и журналов и от продажи сопутствующих товаров ведется раздельно;
- продажа ценных бумаг;
- обеспечение питанием обучающихся и работников образовательных организаций, реализующих основные общеобразовательные программы, во время учебных занятий;
- торговля на розничных рынках, ярмарках, в выставочных комплексах, а также на других территориях, отведенных для осуществления торговли, за исключением находящихся в этих местах торговли магазинов, павильонов, киосков, палаток, автолавок, автомагазинов, автофургонов, помещений контейнерного типа и других аналогично обустроенных и обеспечивающих показ и сохранность товара торговых мест (помещений и автотранспортных средств, в том числе прицепов и полуприцепов), открытых прилавков внутри крытых рыночных помещений при торговле непродовольственными товарами, кроме торговли непродовольственными товарами, которые определены в перечне, утвержденном Правительством Российской Федерации;
- осуществляемая вне стационарной торговой сети разносная торговля продовольственными и непродовольственными товарами (за исключением технически сложных товаров и продовольственных товаров, требующих определенных условий хранения и продажи, товаров, подлежащих обязательной маркировке средствами идентификации) с рук, из ручных тележек, корзин и иных специальных приспособлений для демонстрации, удобства переноски и продажи товаров, в том числе в пассажирских вагонах поездов и на борту воздушных судов;
- торговля в киосках мороженым, а также торговля в розлив безалкогольными напитками, молоком и питьевой водой;
- торговля из автоцистерн квасом, молоком, растительным маслом, живой рыбой, керосином, сезонная торговля вразвал овощами, в том числе картофелем, фруктами и бахчевыми культурами;
- прием от населения стеклопосуды и утильсырья, за исключением металлолома, драгоценных металлов и драгоценных камней;
- ремонт и окраска обуви;
- изготовление и ремонт металлической галантереи и ключей;
- присмотр и уход за детьми, больными, престарелыми и инвалидами;
- реализация изготовителем изделий народных художественных промыслов;
- вспашка огородов и распиловка дров;
- услуги носильщиков на железнодорожных вокзалах, автовокзалах, аэровокзалах, в аэропортах, морских, речных портах;
- сдача индивидуальным предпринимателем в аренду (наем) жилых помещений, а также жилых помещений совместно с машино-местами, расположенными в многоквартирных домах, принадлежащих этому индивидуальному предпринимателю на праве собственности;
- розничная продажа бахил.
Индивидуальные предприниматели, применяющие патентную систему налогообложения, осуществляющие виды предпринимательской деятельности, установленные подпунктами 1, 2, 4, 5, 7, 8, 12 — 17, 19 — 27, 29 — 31, 34 — 36, 39, 41 — 44, 49 — 52, 54, 55, 57 — 62, 64, 66 — 80 пункта 2 статьи 346.43 Налогового кодекса Российской Федерации, могут осуществлять расчеты в рамках указанных в настоящем пункте видов деятельности без применения контрольно-кассовой техники при условии выдачи (направления) покупателю (клиенту) документа, подтверждающего факт осуществления расчета между индивидуальным предпринимателем и покупателем (клиентом), содержащего наименование документа, его порядковый номер, реквизиты, установленные абзацами четвертым — двенадцатым пункта 1 статьи 4.7 Федерального закона «О применении контрольно-кассовой техники при осуществлении расчетов в Российской Федерации».
Контрольно-кассовая техника не применяется индивидуальными предпринимателями, применяющими специальный налоговый режим «Налог на профессиональный доход» в отношении доходов, облагаемых налогом на профессиональный доход.
Могут не применять ККТ аптечные организации, находящиеся в фельдшерских и фельдшерско-акушерских пунктах, расположенных в сельских населенных пунктах, и обособленные подразделения медицинских организаций, имеющих лицензию на фармацевтическую деятельность (амбулатории, фельдшерские и фельдшерско-акушерские пункты, центры (отделения) общей врачебной (семейной) практики), расположенные в сельских населенных пунктах, в которых отсутствуют аптечные организации.
КТТ может не применяться при оказании услуг по проведению религиозных обрядов и церемоний, а также при реализации предметов религиозного культа и религиозной литературы в культовых зданиях и сооружениях и на относящихся к ним территориях, в иных местах, предоставленных религиозным организациям для этих целей, в учреждениях и на предприятиях религиозных организаций, зарегистрированных в порядке, установленном законодательством Российской Федерации.
ККТ не применяется организациями, реализующими полномочия органов государственной власти субъектов Российской Федерации и органов местного самоуправления по предоставлению за плату права пользования парковками (парковочными местами), расположенными на автомобильных дорогах общего пользования регионального (межмуниципального) и местного значения, а также парковками (парковочными местами), создаваемыми на земельных участках, которые находятся в собственности субъектов Российской Федерации, собственности муниципальных образований или государственная собственность на которые не разграничена, при осуществлении такими организациями расчетов за предоставление указанного права при условии перечисления в полном объеме в разрезе каждого расчета на счет, открытый в территориальном органе Федерального казначейства, в течение пяти рабочих дней со дня получения такими организациями денежных средств.
ККТ может не применяться государственными и муниципальными библиотеками, а также библиотеками Российской академии наук, других академий, научно-исследовательских институтов, образовательных организаций при оказании в помещениях указанных библиотек платных услуг населению, связанных с библиотечным делом. Перечень платных услуг, оказываемых указанными библиотеками без применения ККТ, утверждается Правительством Российской Федерации.
ККТ может не применяться индивидуальными предпринимателями при реализации входных билетов и абонементов на посещение театров, являющихся государственными или муниципальными учреждениями, осуществляемой с рук и (или) лотка.
Вправе не применять ККТ муниципальные дома и дворцы культуры, муниципальные дома народного творчества, муниципальные клубы, муниципальные центры культурного развития, муниципальные этнокультурные центры, муниципальные центры культуры и досуга, муниципальные дома фольклора, муниципальные дома ремесел, муниципальные дома досуга, муниципальные культурно-досуговые и культурно-спортивные центры, муниципальные музеи (за исключением указанных муниципальных учреждений культуры, располагающихся в городах, районных центрах (кроме административных центров муниципальных районов, являющихся единственным населенным пунктом муниципального района), поселках городского типа) при осуществлении расчетов за оказанные ими услуги населению в области культуры, перечень которых утверждается Правительством Российской Федерации.
CDC — 10 основных услуг общественного здравоохранения
ЗакрыватьДесять основных служб общественного здравоохранения (EPHS) описывают деятельность в области общественного здравоохранения, которую должны предпринимать все сообщества. В течение последних 25 лет EPHS служила общепризнанной структурой для выполнения миссии общественного здравоохранения. Структура EPHS была первоначально выпущена в 1994 году и недавно обновлена в 2020 году. Пересмотренная версия предназначена для приведения структуры в соответствие с текущей и будущей практикой общественного здравоохранения.
Пересмотренная структура EPHS была выпущена 9 сентября 2020 года в результате совместных усилий Национального центра инноваций общественного здравоохранения (PHNCI) и внешнего символа Фонда де Бомонта, которые созвали рабочую группу экспертов в области общественного здравоохранения, лидеров , и практикующие врачи, и привлекли общественное здравоохранение к деятельности по информированию об изменениях. В рабочую группу также входили эксперты из федеральных агентств, в том числе CDC, которые сыграли важную роль в создании и поддержке исходной структуры EPHS.Подробную информацию о процессе обновления EPHS можно найти на внешнем значке веб-сайта PHNCI вместе с сопроводительными материалами.
Основные услуги общественного здравоохранения (пересмотрено, 2020 г.)
10 основных служб общественного здравоохранения обеспечивают основу общественного здравоохранения для защиты и укрепления здоровья всех людей во всех общинах . Для достижения справедливости основные службы общественного здравоохранения активно продвигают политику, системы и общие условия в обществе, которые обеспечивают оптимальное здоровье для всех, и стремятся устранить системные и структурные барьеры, которые привели к несправедливости в отношении здоровья.К таким препятствиям относятся бедность, расизм, гендерная дискриминация, эйлизм и другие формы угнетения. У каждого должна быть справедливая и справедливая возможность для достижения оптимального здоровья и благополучия.
- Оценка и мониторинг состояния здоровья населения, факторов, влияющих на здоровье, а также потребностей и имущества сообщества
- Изучение, диагностика и устранение проблем и опасностей, влияющих на здоровье населения
- Эффективное общение для информирования и просвещения людей о здоровье, влияющих на него факторах и способах его улучшения
- Укрепление, поддержка и мобилизация сообществ и партнерств для улучшения здоровья
- Создавать, отстаивать и внедрять политики, планы и законы, влияющие на здоровье
- Использовать законодательные и нормативные акты, направленные на улучшение и защиту здоровья населения
- Обеспечить эффективную систему, обеспечивающую равный доступ к индивидуальным услугам и уходу, необходимым для здоровья
- Создание и поддержка разнообразных и квалифицированных кадров общественного здравоохранения
- Улучшение и обновление функций общественного здравоохранения посредством постоянной оценки, исследований и постоянного улучшения качества
- Создание и поддержание прочной организационной инфраструктуры общественного здравоохранения
Событие запуска EPHS
9 сентября 2020 года Фонд де Бомонта и Национальный центр инноваций общественного здравоохранения провели виртуальный запуск обновленных 10 основных услуг общественного здравоохранения.Просмотрите полную запись события запуска ниже. Послушайте выступление Хосе Т. Монтеро, доктора медицины, MHCDS, директора Центра CDC по поддержке штатов, племен, местных жителей и территорий, в 55:45.
Всеобщее медицинское страхование (UHC)
Для оказания этих услуг требуются адекватные и компетентные медицинские работники с оптимальным сочетанием навыков на уровне учреждения, аутрич-работы и сообщества, которые справедливо распределены, получают адекватную поддержку и имеют достойную работу. Стратегии UHC позволяют каждому получить доступ к услуги, направленные на устранение наиболее серьезных причин заболеваний и смерти и гарантирующие, что качество этих услуг достаточно хорошее для улучшения здоровья людей, которые их получают.
Защита людей от финансовых последствий оплаты медицинских услуг из собственного кармана снижает риск того, что люди окажутся в бедности, потому что неожиданная болезнь требует, чтобы они использовали свои сбережения, продавали активы или \ r \ n занимали — разрушая их будущее и часто будущее своих детей.
Достижение ВОУЗ — одна из целей, поставленных странами мира при принятии ЦУР в 2015 году. Страны подтвердили это обязательство на заседании высокого уровня Генеральной Ассамблеи Организации Объединенных Наций по ВОУЗ в 2019 году.Страны, которые продвигаются к ВОУЗ, \ r \ n добьются прогресса в достижении других целей, связанных со здоровьем, и других целей. Хорошее здоровье позволяет детям учиться, а взрослым зарабатывать, помогает людям вырваться из нищеты и обеспечивает основу для долгосрочного экономического развития.
ВОЗ способствует достижению цели Тринадцатой общей программы работы на 2025 год, чтобы на 1 миллиард человек больше получали пользу от ВОУЗ, а также вносит свой вклад в 2 других миллиарда целей — на 1 миллиард человек лучше защищены от чрезвычайных ситуаций в области здравоохранения \ r \ n и еще на 1 миллиард человек. люди, пользующиеся лучшим здоровьем и благополучием.Он также способствует выполнению миссии ВОЗ по обеспечению права на наивысший достижимый уровень здоровья, здоровья для всех и ЦУР.
Как страны могут продвигаться в направлении всеобщего охвата здравоохранения?
Многие страны уже достигают прогресса в направлении ВОУЗ, хотя повсюду пандемия COVID-19 повлияла на доступность и способность систем здравоохранения предоставлять непрерывные медицинские услуги. Все страны могут предпринять действия по более быстрому продвижению к всеобщему здравоохранению, несмотря на неудачи пандемии COVID-19, или для сохранения уже достигнутых успехов.В странах, где услуги здравоохранения традиционно были доступными и недорогостоящими, правительствам становится все труднее реагировать на постоянно растущие потребности населения в охране здоровья и растущие расходы на услуги здравоохранения.
Для перехода к ВОУЗ необходимо укрепить системы здравоохранения во всех странах. Ключевое значение имеют надежные структуры финансирования. Когда людям приходится оплачивать большую часть стоимости медицинских услуг из собственного кармана, бедные часто не могут получить многие из необходимых им услуг, и даже богатые могут столкнуться с финансовыми трудностями в случае тяжелое или длительное заболевание.Объединение средств из источников обязательного финансирования (например, государственных налоговых поступлений) может распространять финансовые риски заболеваний среди населения.
Улучшение охвата услугами здравоохранения и результатов в отношении здоровья зависит от наличия, доступности и способности медицинских и медицинских работников оказывать качественную интегрированную помощь, ориентированную на нужды людей. Пандемия COVID-19 наглядно продемонстрировала неоценимую роль персонала здравоохранения и ухода и важность увеличения инвестиций в эту область.Для удовлетворения потребностей в кадрах здравоохранения в соответствии с ЦУР и целевыми показателями ВОУЗ к 2030 году потребуется более 18 миллионов дополнительных медицинских работников. Пробелы в предложении и спросе на работников здравоохранения сосредоточены в странах с низким уровнем дохода и уровнем дохода ниже среднего. . Согласно прогнозам, растущий спрос на работников здравоохранения к 2030 году добавит примерно 40 миллионов рабочих мест в секторе здравоохранения в мировую экономику. Требуются инвестиции как государственного, так и частного секторов в обучение работников здравоохранения, а также в создание и заполнение финансируемых должностей в секторе здравоохранения и экономики здравоохранения.Пандемия COVID-19, которая изначально несоразмерно затронула кадры здравоохранения, высветила необходимость защиты медицинских и медицинских работников, уделения первоочередного внимания инвестициям в их образование и занятость, а также использование партнерских отношений для обеспечения им достойных условий труда. .
UHC подчеркивает не только , какие услуги покрываются, но также , как они финансируются, управляются и предоставляются. Необходим фундаментальный сдвиг в предоставлении услуг, чтобы услуги были интегрированы и сфокусированы на потребностях людей и сообществ.Это включает переориентацию служб здравоохранения на обеспечение оказания помощи в наиболее подходящих условиях с правильным балансом между амбулаторным и стационарным лечением и усилением координации помощи. Медицинские услуги, в том числе услуги традиционной и дополнительной медицины, организованные с учетом всесторонних потребностей и ожиданий людей и сообществ, помогут дать им возможность играть более активную роль в своем здоровье и системе здравоохранения.
Инвестиции в качественную первичную медико-санитарную помощь станут краеугольным камнем для достижения ВОУЗ во всем мире.
Для достижения UHC требуется несколько подходов. Подход к первичной медико-санитарной помощи и подходы на протяжении всей жизни имеют решающее значение. Подход первичной медико-санитарной помощи направлен на организацию и укрепление систем здравоохранения, чтобы люди могли получать доступ к услугам для обеспечения своего здоровья и благополучия на основе своих потребностей и предпочтений как можно раньше и в повседневной среде. ПМСП включает в себя три взаимосвязанных и синергетических компонента, в том числе: комплексные интегрированные услуги здравоохранения, которые включают первичную медико-санитарную помощь, а также товары и функции общественного здравоохранения в качестве центральных элементов; многосекторальная политика и действия, направленные на воздействие на вышестоящие и более широкие детерминанты здоровья; а также привлечение и расширение прав и возможностей отдельных лиц, семей и сообществ для более активного участия в жизни общества, а также для улучшения самопомощи и уверенности в своих силах в области здравоохранения.Применение подхода на протяжении всей жизни оптимизирует здоровье людей, удовлетворяя их потребности и максимизируя возможности на всех этапах жизни, чтобы они могли быть и делать то, что они обоснованно ценят, в любом возрасте, всегда руководствуясь принципами, которые продвигают права человека и гендерное равенство. .
Как показала пандемия COVID-19, странам необходимо быстро увеличить объем своих инвестиций в основные функции общественного здравоохранения — те основные функции общественного здравоохранения, которые требуют коллективных действий и могут финансироваться только правительствами в случае риска крупных сбоев рынка.К ним относятся формирование политики, основанной на фактических данных, коммуникация, включая информирование о рисках, и работа с общественностью, чтобы дать отдельным людям и семьям возможность лучше управлять своим здоровьем, информационные системы, анализ данных и эпиднадзор, лабораторный потенциал для тестирования; регулирование качества продуктов и здорового образа жизни, а также субсидии институтам и программам общественного здравоохранения.
Можно ли измерить UHC?
Да. Мониторинг прогресса в достижении ВОУЗ должен быть сосредоточен на двух вещах:
- Доля населения, которая может получить доступ к основным качественным медицинским услугам (ЦУР 3.8.1)
- Доля населения, которая тратит значительную часть семейного дохода на здоровье (ЦУР 3.8.2).
Измерение справедливости также имеет решающее значение для понимания того, кто остается позади — где и почему.
Совместно со Всемирным банком ВОЗ разработала структуру для отслеживания прогресса ВОУЗ путем мониторинга обеих категорий, принимая во внимание как общий уровень, так и степень справедливости ВОУЗ, предлагая охват услуг и финансовую защиту \ r \ n для всех людей в составе населения, например, бедняков или тех, кто живет в отдаленных сельских районах.
ВОЗ использует 16 основных медицинских услуг в 4 категориях в качестве индикаторов уровня и справедливости охвата в странах:
Репродуктивное здоровье, здоровье матерей, новорожденных и детей:
- Планирование семьи
- дородовое наблюдение и родовспоможение
- полная иммунизация детей
- Обращение за медицинской помощью при пневмонии.
Инфекционные болезни:
- Лечение туберкулеза
- Антиретровирусное лечение ВИЧ
- Использование обработанных инсектицидами противомоскитных сеток для профилактики малярии
- надлежащая санитария.
Неинфекционные заболевания:
- профилактика и лечение повышенного артериального давления
- профилактика и лечение повышенного уровня глюкозы в крови
- скрининг рака шейки матки
- табак (некурящих).
Возможности обслуживания и доступ:
- Базовый доступ к больнице
- Плотность медицинских работников
- Доступ к основным лекарственным средствам
- Безопасность здоровья: соблюдение Международных медико-санитарных правил.
Каждая страна уникальна, и каждая страна может сосредоточиться на разных областях или разработать свои собственные способы измерения прогресса в достижении ВОУЗ. Но есть также ценность в глобальном подходе, использующем стандартизированные меры, признанные во всем мире, так что \ r \ n они сопоставимы между странами и во времени.
Роль ВОЗ
ВОУЗ прочно основывается на Уставе ВОЗ 1948 года, который провозглашает здоровье одним из основных прав человека и обязуется обеспечивать наивысший достижимый уровень здоровья для всех.
ВОЗ поддерживает страны в развитии их систем здравоохранения для продвижения и поддержания ВОУЗ, а также для отслеживания прогресса. Но ВОЗ не одинока: ВОЗ работает с множеством разных партнеров в разных ситуациях и с разными целями, чтобы продвигать ВОУ по всему миру.
Некоторые из партнерств ВОЗ включают:
25–26 октября 2018 г. ВОЗ в партнерстве с ЮНИСЕФ и Министерством здравоохранения Казахстана провела Глобальную конференцию по первичной медико-санитарной помощи, спустя 40 лет после принятия исторической Алма-Атинской декларации. Ата.Министры, медицинские работники, ученые, партнеры и гражданское общество объединились, чтобы подтвердить приверженность первичной медико-санитарной помощи как краеугольному камню всеобщего здравоохранения в смелой новой Астанинской декларации. Декларация направлена на подтверждение политической приверженности первичной медико-санитарной помощи со стороны правительств, неправительственных организаций, профессиональных организаций, научных кругов и глобальных организаций здравоохранения и развития.
Все страны могут сделать больше для улучшения показателей здоровья и борьбы с бедностью, увеличивая охват услугами здравоохранения и сокращая обнищание, связанное с оплатой медицинских услуг.
«,» datePublished «:» 2021-04-01T21: 59: 00.0000000 + 00: 00 «,» image «:» https://www.who.int/images/default-source/imported/syrian- health-tragedy619ffe8c48b14360b93851d8885c5e60.jpg? sfvrsn = 99b472db_32 «,» publisher «: {» @ type «:» Organization «,» name «:» Всемирная организация здравоохранения: ВОЗ «,» logo «: {» @ type «:» ImageObject » , «url»: «https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg», «width»: 250, «height»: 60}}, «dateModified»: «2021-04-01T21: 59: 00.0000000 + 00: 00 «,» mainEntityOfPage «:» https://www.who.int/news-room/fact-sheets/detail/universal-health-coverage-(uhc) «,» @context «: «http: // schema.org «,» @ type «:» Article «};Ответственность правительства за общественное здравоохранение — Руководство CHS по администрированию
Предыдущая глава Следующая глава Оглавление
Области ответственности общественного здравоохранения
Роль местных, государственных и федеральных органов власти
Аккредитация и национальные стандарты общественного здравоохранения
Ключевые ресурсы
Общественное здравоохранение — одна из величайших вещей, в которую правительство может инвестировать.Ранняя профилактика, которая является относительно недорогой, может предотвратить серьезные и дорогостоящие проблемы со здоровьем в более позднем возрасте.
На раннем этапе своего развития и Миннесота, и Соединенные Штаты признали роль правительства в защите здоровья населения, и каждая организация ссылается на это в своих конституциях как на часть положения об «общем благосостоянии». Общественное здравоохранение способствует благополучию всего населения, обеспечивает его безопасность и защищает его от распространения инфекционных заболеваний и экологических опасностей, а также помогает обеспечить доступ к безопасной и качественной помощи на благо населения.
Ответственность государства за общественное здравоохранение выходит за рамки добровольной деятельности и услуг и включает дополнительные органы, такие как карантин, законы об обязательной иммунизации и регулирующие органы. Партнерство государства функционирует, поощряя жителей делать то, что приносит пользу их здоровью (например, физическая активность) или создает условия для укрепления здоровья, и требует определенных действий (например, безопасности пищевых продуктов).
Области ответственности общественного здравоохранения
Сферы ответственности Миннесоты в области общественного здравоохранения в рамках Закона о местном общественном здравоохранении следуют.Они описывают, что люди в Миннесоте должны ожидать получить от местного департамента здравоохранения, независимо от того, где они живут, и используются общественными советами по здравоохранению для целей оценки и планирования.
Сферы ответственности общественного здравоохранения включают (1) обеспечение адекватной местной инфраструктуры общественного здравоохранения, (2) продвижение здоровых сообществ и здорового образа жизни, (3) предотвращение распространения инфекционных заболеваний, (4) защиту от вредных факторов окружающей среды для здоровья, (5) ) подготовка к чрезвычайным ситуациям и реагирование на них, и (6) обеспечение медицинских услуг.Вы можете найти более подробную информацию о деятельности общественного здравоохранения, относящейся к этим областям, в Интернете.
Обеспечить адекватную местную инфраструктуру общественного здравоохранения
Обеспечение адекватной местной инфраструктуры общественного здравоохранения означает поддержание основных возможностей, лежащих в основе хорошо функционирующей системы общественного здравоохранения, таких как анализ и использование данных; планирование здоровья; развитие партнерства и мобилизация сообщества; разработка политики, анализ и поддержка принятия решений; коммуникация; и исследования в области общественного здравоохранения, оценка и улучшение качества.
Содействовать здоровому сообществу и здоровому поведению
Поощрение здоровых сообществ и здорового образа жизни означает деятельность, улучшающую здоровье населения, например, инвестирование в здоровые семьи; привлечение сообществ к изменению политики, систем или окружающей среды с целью укрепления здоровья или предотвращения неблагоприятных последствий для здоровья; предоставление информации и просвещения о здоровых сообществах или состоянии здоровья населения; и решение вопросов справедливости в отношении здоровья, неравенства в отношении здоровья и социальных детерминант здоровья.
Предотвратить распространение инфекционных заболеваний
Предотвращение распространения инфекционных заболеваний означает предотвращение заболеваний, вызываемых инфекционными агентами, например, путем выявления острых инфекционных заболеваний, обеспечения отчетности об инфекционных заболеваниях, предотвращения передачи заболеваний и принятия мер контроля во время вспышек инфекционных заболеваний.
Защита от вреда для здоровья в окружающей среде
Защита от экологических опасностей для здоровья означает рассмотрение аспектов окружающей среды, которые представляют риски для здоровья человека, таких как мониторинг качества воздуха и воды, разработка политики и программ по снижению воздействия экологических рисков для здоровья и созданию здоровой окружающей среды, а также выявление и снижение экологических рисков, таких как как болезни пищевого и водного происхождения, радиация, профессиональные опасности для здоровья и вред для здоровья населения.
Подготовка к чрезвычайным ситуациям и реагирование на них
Подготовка к чрезвычайным ситуациям и реагирование на них означает участие в мероприятиях, которые подготавливают департаменты общественного здравоохранения к реагированию на события и инциденты и помогают сообществам в восстановлении, например, руководство деятельностью по обеспечению готовности в области общественного здравоохранения в сообществе; разработка, отработка и периодический обзор планов реагирования на угрозы общественному здоровью; и разработка и поддержание системы готовности, развертывания и реагирования кадров общественного здравоохранения.
Assure Health Services
Обеспечение медицинских услуг означает участие в таких мероприятиях, как оценка доступности медицинских услуг и поставщиков медицинских услуг в местных сообществах; выявление пробелов и препятствий; объединение партнеров в сообществе для улучшения систем здравоохранения в сообществе; и предоставление услуг, определенных в качестве приоритетных в процессе оценки и планирования на местном уровне.
Роль местных, государственных и федеральных органов власти
Общественное здравоохранение ориентировано на население.Хотя местные департаменты здравоохранения и общественные советы здравоохранения предоставляют услуги отдельным лицам, цель популяционного подхода сильно отличается от цели подхода, ориентированного на пациента или клиента, который учитывает потребности или проблемы отдельного человека. Поскольку деятельность в области общественного здравоохранения основана на потребностях сообщества, ресурсах, финансировании и поддержке, услуги в местных отделах общественного здравоохранения различаются.
Уполномоченный по здравоохранению Миннесоты имеет общие полномочия по разработке и поддержанию организованной системы программ и услуг для защиты, поддержания и улучшения здоровья граждан (Миннесота.Стат. § 144.05). Такие программы и услуги связаны, но не ограничиваются, здоровьем матери / ребенка, гигиеной окружающей среды, подготовкой общественного здравоохранения к чрезвычайным ситуациям, профилактикой заболеваний, контролем и эпидемиологией, администрацией общественного здравоохранения, здоровыми сообществами и поведением, лицензированием и инспекцией, а также доступом к медико-санитарной помощи.
Министерство здравоохранения Миннесоты (MDH) также отвечает за мониторинг, обнаружение и расследование вспышек заболеваний; исследование причин заболеваний и выполнение профилактических программ; предоставление лабораторных услуг; обеспечение качества медицинского обслуживания, работа по сдерживанию расходов на здравоохранение и обеспечение доступа всех жителей Миннесоты к медицинскому обслуживанию; обеспечение качества продуктов питания, питьевой воды и воздуха в помещениях; разработка стратегий улучшения здоровья уязвимых групп населения; и работа по устранению диспропорций в отношении здоровья.
В сотрудничестве с местными органами здравоохранения, MDH помогает во всем: от разработки руководств до предоставления технической помощи и поддержки, до направления государственных и федеральных средств на общественные советы по здравоохранению. Его специалисты и ученые собирают и анализируют данные, которые используются для исследований, разработки ресурсов и разработки программ по всему штату. Медсестры-консультанты (PHNC) предоставляют специализированную помощь по вопросам общественного здравоохранения на местном и племенном уровне регионам штата.
УMDH также есть сотрудники в семи районных отделениях, которые оказывают помощь местным департаментам здравоохранения (и другим) в отношении эпидемиологических расследований и консультаций, готовности к чрезвычайным ситуациям, гигиены окружающей среды, общественного и частного водоснабжения, здоровья матери / ребенка, ухода за общественным здравоохранением и практики. общественного здравоохранения, а также в других областях. Окружные офисы MDH расположены в Дулуте, Сент-Клауде, Бемиджи, Фергус-Фоллс, Маршалле, Манкато и Рочестере.
Федеральное влияние
Государственные и местные департаменты здравоохранения работают с рядом федеральных агентств, в первую очередь с агентствами США.S. Департамент здравоохранения и социальных служб. Например, Центры по контролю и профилактике заболеваний (CDC) возглавляют усилия по борьбе со вспышками инфекционных заболеваний и продвижению массовой иммунизации. Федеральное правительство также помогает штатам с финансированием (когда ресурсы штата недоступны) и руководством по таким работам, как готовность к чрезвычайным ситуациям. Как на уровне штата, так и на местном уровне Миннесота полагается на эти офисы в плане финансирования и экспертизы грантов.
Аккредитация и национальные стандарты общественного здравоохранения
Связанные : Национальные домены общественного здравоохранения: Резюме
В последние годы на национальном уровне было признано отсутствие стандартизации между департаментами здравоохранения и необходимость определения того, что государственные и местные департаменты здравоохранения должны делать для предоставления качественных программ и услуг общественного здравоохранения.Это привело к разработке набора стандартов, которые департаменты здравоохранения могут применять на практике, чтобы гарантировать предоставление наилучших услуг для обеспечения безопасности и здоровья своих сообществ.
Совет по аккредитации общественного здравоохранения (PHAB) разработал национальную программу добровольной аккредитации для государственных, местных, территориальных и племенных департаментов общественного здравоохранения. Процесс аккредитации побудит департаменты общественного здравоохранения постоянно улучшать качество услуг, которые они предоставляют сообществу, а также предлагать следующие преимущества:
- Ответственность и надежность
- Кредитное плечо для финансирования
- Видимость
- Повышенная эффективность и действенность
Консультативный комитет по общественным службам здравоохранения штата, или SCHSAC, который состоит из представителей со всего штата, рекомендовал, чтобы годовая отчетность местного общественного здравоохранения Миннесоты соответствовала национальным стандартам и чтобы общественные советы по здравоохранению, заинтересованные в подаче заявки на аккредитацию, были готовы. подать заявку до 2020 года.
Ключевые ресурсы
Далее : Справочная информация об администрировании CHS
Что такое поликлиника?
Медицинские центры — это общинные организации, ориентированные на пациентов, которые предоставляют комплексные, культурно компетентные, высококачественные услуги первичной медико-санитарной помощи наиболее уязвимым лицам и семьям страны, включая бездомных, сельскохозяйственных рабочих, жителей государственного жилья и ветеранов. .
Медицинские центры объединяют доступ к аптекам, психическому здоровью, наркозависимости и стоматологическим услугам в областях, где экономические, географические или культурные барьеры ограничивают доступ к недорогой медицинской помощи. Делая упор на скоординированное управление уходом за пациентами с множественными потребностями в медицинской помощи и используя ключевые методы повышения качества, включая информационные технологии здравоохранения, медицинские центры сокращают неравенство в отношении здоровья.
Основы медицинского центра
- Предоставлять комплексную, культурно компетентную, высококачественную первичную медико-санитарную помощь, а также вспомогательные услуги, такие как санитарное просвещение, перевод и транспорт.
- Предоставлять услуги независимо от способности пациентов оплачивать и взимать плату за услуги по скользящей шкале.
- Разрабатывать системы комплексной медицинской помощи, ориентированной на пациента, которые отвечают уникальным потребностям различных регионов и групп населения с недостаточным медицинским обслуживанием.
- Частные некоммерческие или государственные организации, включая племенные и религиозные организации, которые действуют под руководством совета управляющих, состоящего из большинства пациентов.
- Отвечает требованиям, касающимся административных, клинических и финансовых операций.
Как работает программа центров здоровья
Медицинские центры получают федеральное грантовое финансирование Программы центров здоровья для улучшения здоровья малообеспеченных и уязвимых групп населения. Некоторые медицинские центры получают финансирование для оказания помощи особым группам населения, включая отдельных лиц и семьи, оказавшиеся бездомными, мигрирующих и сезонных сельскохозяйственных рабочих и жителей государственного жилья. Есть также медицинские центры, которые отвечают всем требованиям программы Health Center Program, но не получают федерального гранта.Они называются двойниками программы Центра здоровья. Большинство операционных фондов медицинских центров поступает из программ Medicaid, Medicare, частного страхования, оплаты услуг пациентов и других ресурсов.
Медицинские центры используют множество других связанных программ. Все медицинские центры, в том числе и двойники, имеют доступ к:
Медицинские центры, получающие финансирование в виде федерального гранта, также могут получить доступ к страховке от врачебной халатности в соответствии с Федеральным законом о судебных исках (FTCA), а некоторые медицинские центры получают гарантии по федеральным займам для капитальных улучшений.
Связанные ресурсы
Устранение нормативных барьеров для телездравоохранения до и после COVID-19
Введение
Сочетание растущих затрат, старения населения и роста хронических заболеваний, на которые приходится 75% национальных расходов на здравоохранение, рисуют мрачную картину текущего состояния американского здравоохранения. 1 В 2018 году национальные расходы на здравоохранение выросли до 3,6 трлн долларов США и составили 17,7% ВВП. 2 Согласно действующим законам, национальные расходы на здравоохранение будут расти со скоростью 5,5% в год в период с 2018 по 2027 год. 3 Время, еще один краеугольный камень стоимости и качества, — еще одна категория, в которой американское здравоохранение терпит неудачу; В большинстве сообществ обычно требуется два часа, чтобы обратиться к врачу в течение 20 минут. 4 Хотя Закон о доступном медицинском обслуживании (ACA) был направлен на устранение незастрахованного дефицита, немедленный и недорогой доступ к медицинскому обслуживанию не всегда был доступен, особенно для определенных групп населения.Среди цветных людей различия в состоянии здоровья были широко задокументированы, в основном из-за ранее существовавших медицинских или хронических состояний, в том числе затрагивающих более пожилых людей в этой группе населения. 5 На сельские общины также влияет отсутствие близости к местным медицинским учреждениям и поставщикам медицинских услуг. 6
В марте 2020 года вся система здравоохранения — от больниц до практикующих врачей и служб экстренного реагирования — еще больше столкнулась с проблемой быстрого и массового распространения нового коронавируса и связанного с ним заболевания COVID-19.Медицинские учреждения и поставщики услуг пострадали из-за отсутствия средств индивидуальной защиты (СИЗ), недостаточного тестирования пациентов и стресса в учреждениях по уходу за инфицированными людьми. За пределами США негативные последствия COVID-19 для здоровья истощили целые страны от Китая до Италии и многих других, что привело к ужасающим показателям смертности.
В то время как поиски глобальной вакцинации для лечения болезни продолжаются, стресс, оказываемый поставщиками медицинских услуг и больницами, вызвал исторический шаг в сторону авторизации и внедрения услуг телемедицины.Вовлеченное в давние десятилетия споры о своей эффективности в оказании помощи пациентам, телездравоохранение также столкнулось с другими препятствиями на пути его принятия и использования, включая лицензирование, компенсацию и соответствующие услуги. Тем не менее, в ответ на вспышку коронавируса администрация Трампа и Министерство здравоохранения и социальных служб США (HHS) безоговорочно одобрили использование услуг телемедицины в рамках Закона о дополнительных ассигнованиях на обеспечение готовности и реагирования на коронавирус. 7 В рамках этого недавно предоставленного разрешения большинство требований к оплате по программе Medicare было отменено, и получатели получили доступ к удаленному лечению, независимо от того, где они проживают.Во время пандемии услуги телемедицины также оплачивались по той же ставке, что и личные медицинские услуги, или по паритету. Шаг по ускорению использования услуг телемедицины также включал другие исключения, в том числе некоторые исключения HIPAA для поставщиков, когда врачи использовали Facetime или Skype для общения с пациентами.
До COVID-19 инициативы в области телездравоохранения обеспечивали платформу для борьбы с недостатками стоимости, качества и доступа, присущими американскому здравоохранению. Спектр услуг телемедицины включает удаленное клиническое медицинское обслуживание, образование пациентов и профессиональное медицинское образование, общественное здравоохранение и управление здравоохранением с помощью электронных информационных и телекоммуникационных технологий. 8 Службы оказания медицинской помощи также интегрируют системы искусственного интеллекта (ИИ) в набор услуг телемедицины, поскольку и врачи, и пациенты переходят от исключительно удаленного мониторинга пациентов для непрерывной записи показателей жизнедеятельности к предупреждению в реальном времени с датчика пациента. при ухудшающемся изменении состояния. Кроме того, ИИ помогает в лечении хронических состояний, включая диабет и сердечные заболевания, а также в тех случаях, когда пациентам требуется помощь нескольких специалистов, работающих в разное время и в разных местах.В этих случаях существующие приложения, ИИ и другие появляющиеся технологии координируются под видом телемедицины для комплексного лечения, например, виртуальные помощники, помогающие пациентам выполнять планы лечения, отправляя напоминания о приеме лекарств и предоставляя соответствующую информацию о здоровье. 9
«Препятствия на уровне штата и на федеральном уровне в использовании телездравоохранения и искусственного интеллекта препятствовали запуску его возможностей в полной мере».
До вспышки коронавируса телездравоохранение и интегрированный ИИ были в некоторой степени знакомы, хотя и не распространены на практике.Но растущее использование технологий не обязательно соответствует давним правилам и положениям, регулирующим всю систему здравоохранения. До недавнего времени использование телездравоохранения было в значительной степени ограничено, что сдерживалось неоднозначными и часто меняющимися правилами оплаты услуг врачей и лицензирования, особенно в разных штатах. Барьеры на уровне штатов и на федеральном уровне в использовании телездравоохранения и искусственного интеллекта препятствовали запуску всех его возможностей, особенно тех законов, которые представляют собой лоскутное одеяло из допустимых и неприемлемых затрат и услуг.Учитывая, что телездравоохранение теперь играет решающую роль в смягчении последствий COVID-19, насколько хорошо США будут руководствоваться его быстрым внедрением и использованием? В частности, как можно более наглядно позиционировать телездравоохранение как важный аспект оказания медицинской помощи в экосистеме здравоохранения после COVID-19? И будет ли продолжена практика телездравоохранения без ранее применявшихся ограничений законов штата и федеральных законов, особенно в отношении соглашений о возмещении стоимости услуг или соглашений о паритете?
В данной статье исследуются эти вопросы, чтобы экстраполировать, какие политики штата и федерального правительства необходимо будет принять, чтобы потенциально подготовиться к более повсеместному внедрению и использованию услуг телездравоохранения в расширенном наборе сценариев использования, чем те, которые зафиксированы законом.Авторы также исследуют применение существующих и новых законов штата о паритете, которые могут стать препятствием для предоставления телездравоохранения в будущем. Несмотря на их применение в качестве основы для возмещения расходов на COVID-19 в рамках текущего приложения, в документе будут представлены рекомендации по этим и другим законам штата и федеральным законам, которые будут противоречить долгосрочному продвижению и доступу пациентов к цифровым технологиям, особенно тем, которые которые помогают в управлении первичной медико-санитарной помощью, хронических состояниях здоровья и профилактике.Документ завершается рядом политических и прагматических предложений, которые объединяют недавние уроки, извлеченные медицинским сообществом и пациентами, наряду с более крупными проблемами, включая широкополосный доступ, которые создают основу для будущего использования. Эти рекомендации были составлены после структурированной фокус-группы с практикующими врачами, ассоциациями и политиками здравоохранения, работающими над вопросами, описанными в этом документе.
Состояние системы здравоохранения США
США — единственная развитая страна в мире, не имеющая универсальной системы здравоохранения.Вместо этого в стране действует гибридная государственно-частная система, в которой люди получают медицинскую страховку от своего работодателя через государственную программу, такую как Medicaid или Medicare, покупают ее непосредственно на рынке или вообще не имеют медицинской страховки. Хотя подробное описание всей системы здравоохранения США выходит далеко за рамки данной статьи, контекст предлагает причины, по которым должны быть доступны инициативы телездравоохранения, чтобы смягчить отсутствие всеобщего доступа, несопоставимые затраты на пациентов и качественную помощь.
Стоимость, возможно, является главной проблемой для системы здравоохранения в США. Страна не только тратит на душу населения больше, чем любая другая страна, 10 , но и типичные цены на обычные процедуры часто намного выше, чем на сопоставимые процедуры. в другие страны. 11 Исследования также показали, что примерно 30% медицинских расходов не обязательно приводят к повышению качества ухода за пациентами или тратятся впустую. 12
«По сравнению со многими другими странами, U.S. отстает по показателям здоровья, несмотря на огромные затраты и гораздо более современные учреждения ».
По сравнению со многими другими странами, США отстают по показателям здоровья, несмотря на огромные затраты и гораздо более современные учреждения. Согласно последним доступным данным, США находятся ниже средних показателей ожидаемой продолжительности жизни и младенческой смертности среди стран ОЭСР. 13
Принятый при прежней администрации Обамы, ACA коренным образом изменил разговор о медицинском страховании в США.S. в 2010 году. ACA преследовало три основные цели: создать рынки для доступной страховки для приобретения, расширить программу Medicaid, чтобы охватить тех, кто зарабатывает слишком мало, чтобы покупать медицинскую страховку на рынке, и внедрить инновации в сфере оказания медицинских услуг в целом, чтобы снизить общий рост годовых расходов на здравоохранение. 14 Созданный по образцу плана здравоохранения штата Массачусетс, ACA попыталось расширить охват как можно большего числа людей через регулируемый, конкурентный индивидуальный рынок. До того, как ACA вступил в силу в 2013 году, более 44 миллионов человек не имели страховки. 15 К 2017 году количество незастрахованных американцев упало до 28,5 миллиона. 16
Помимо ACA, наиболее распространенными типами медицинского страхования для тех, кто застрахован, являются: планы, спонсируемые работодателем, негрупповые индивидуальные рыночные планы, Medicaid и Medicare. Согласно данным за 2017 год, собранным Фондом семьи Кайзера, примерно половина американцев получили страхование через своего работодателя. Семь процентов приобрели медицинское страхование непосредственно на негрупповом рынке, 21% американцев имели покрытие по программе Medicaid, 14% американцев имели покрытие по программе Medicare и 1% имели другое государственное страхование. 17
В последние годы партизанский тупик на федеральном уровне сделал регулирование и надзор на уровне штатов более привлекательными альтернативами для сектора здравоохранения. Например, демократам в Сенате требовалось подавляющее большинство в 60 голосов, чтобы избежать обструкции и принять ACA в 2009 году. 18 С тех пор республиканцы в Палате представителей предпринимали многочисленные попытки отменить закон частично или полностью, и судебные разбирательства также поставили под сомнение законность различных положений с 2010 по 2017 год. 19 Нынешний Белый дом даже попытался отменить ACA, поскольку люди управляют последствиями коронавируса для здоровья. В начале развертывания ACA технические трудности также препятствовали развертыванию онлайн-бирж медицинского страхования в 2013 году. 20 Технические сбои замедлили развертывание, вынудив некоторые штаты делать больше в отношении общего доступа к здравоохранению и использования телемедицины для недостаточно застрахованные и незастрахованные.
Этот грубый обзор системы здравоохранения США, очевидно, вызовет дополнительные вопросы, но он уместен для аргументации документа о том, что будут доступны новые достижения в области телездравоохранения, которые позволят расширить доступ к медицинской помощи для большего числа людей и улучшить результаты лечения пациентов.Более того, поскольку стоимость зачастую является самой большой проблемой для миллионов незастрахованных лиц, инновации в предоставлении услуг могут снизить стоимость, уменьшая при этом возможности для расточительства и дублирования услуг. Как было замечено во время вспышки коронавируса, соответствующая государственная политика с большей вероятностью будет стимулировать внедрение методов телездравоохранения, поэтому Конгресс и федеральные агентства, такие как Федеральная комиссия по связи (FCC), должны продолжать продвигать удаленный доступ в будущем.
Определения телемедицины, телездравоохранения и цифрового здравоохранения
Примеры из практики телемедицины
В 2016 году в рамках программы управления хроническими заболеваниями в больнице Фредерик Мемориал в Мэриленде была запущена платформа телемедицины для удаленного наблюдения за пациентами, чтобы улучшить управление медицинской помощью для пациентов с хроническими заболеваниями, которые не находятся на дому.Программа имела большой успех; сокращение посещений скорой помощи вдвое, сокращение госпитализаций почти на 90% и сокращение затрат на лечение более чем на 50%. 21 Зарегистрированным пациентам выдается планшет с программным обеспечением mHealth, подключенный к цифровым медицинским устройствам с поддержкой Bluetooth. Поставщики медицинских услуг также могут собирать биометрические данные и регулярно контролировать и общаться с пациентами с помощью различных платформ, включая видео, телефон или текст. Эти управляемые данными платформы позволяют поставщикам услуг заранее выявлять проблемы со здоровьем до того, как они станут более серьезными и потребуют неотложной помощи. 22
В Филадельфии платформа телемедицины JeffConnect в больнице Jefferson Health Hospital успешно отвлекла около 650 пациентов из печально известных медицинских учреждений, таких как отделения неотложной помощи, что позволило сэкономить от 300 до более чем 1500 долларов. Программа обнаружила, что большинство проблем со здоровьем можно решить за одну консультацию и что новое использование было нечастым. При каждом посещении JeffConnect за фиксированную плату в размере 49 долларов около 16% опрошенных пациентов признали, что они «ничего не сделали бы» в качестве альтернативы посещению телемедицины, что предполагает включение в систему здравоохранения подгруппы пациентов, которые возможно, ранее не участвовали, что послужило мерой по предотвращению затрат в будущем. 23
В третьем тематическом исследовании штат Нью-Джерси сделал упор на использование платформ телездравоохранения для улучшения первичной, поведенческой и психиатрической помощи детям и подросткам. Педиатры используют телемедицину для связи с психиатрами, консультантами по алкоголю и наркотикам, социальными работниками и ведущими, чтобы выявлять и лечить проблемы с поведенческим здоровьем, злоупотребление психоактивными веществами и травмы. 24
Определение телемедицины и телездравоохраненияКаждое из этих тематических исследований демонстрирует, что телездравоохранение и телемедицина взаимозаменяемы в большинстве контекстов, но они не всегда могут означать одно и то же.Конкретные определения важны, потому что изучение политик и правил, включая законы штата, может быть полезным для понимания различий в использовании поставщиками услуг и возмещении расходов, особенно в том, как правила штата определяют объем услуг для телездравоохранения. 25
В 2010 году Всемирная организация здравоохранения (ВОЗ) опубликовала глобальный отчет о телемедицине, в котором остановилось на этом широком определении телемедицины после оценки многочисленных рецензируемых исследований:
«Предоставление медицинских услуг в тех случаях, когда расстояние является критическим фактором, всеми медицинскими работниками, использующими информационные и коммуникационные технологии для обмена достоверной информацией для диагностики, лечения и профилактики заболеваний и травм, исследований и оценки, а также для непрерывное образование поставщиков медицинских услуг в интересах улучшения здоровья людей и их сообществ.” 26
ВОЗ также проводит различие между телемедициной и телездравоохранением, заявляя, что первая описывает услуги, предоставляемые только врачами, а вторая описывает услуги, предоставляемые широким кругом специалистов в области здравоохранения, «такими как медсестры, фармацевты и другие». По данным ВОЗ, для телемедицины характерны четыре элемента:
- Практики используются для оказания клинической поддержки
- Он предназначен для преодоления географических барьеров путем подключения пользователей, находящихся в разных местах.
- Он предполагает использование различных форм информационных и коммуникационных технологий (например,г., компьютеры, интернет, сотовые телефоны)
- Его цель — улучшить состояние здоровья. 27
В отличие от ВОЗ, Американская ассоциация телемедицины (ATA) считает эти термины более совместимыми. Согласно их веб-сайту, «ATA в основном рассматривает телемедицину и телездравоохранение как взаимозаменяемые термины, охватывающие широкое определение удаленного здравоохранения, хотя телездравоохранение не всегда может включать клиническую помощь». 28
В то время как определение ATA допускает некоторую двусмысленность в отношении определений этих связанных терминов, на веб-сайте информационных технологий здравоохранения федерального правительства телемедицина и телемедицина определяются довольно четко.Телездравоохранение — это «использование электронной информации и телекоммуникационных технологий для поддержки клинического медицинского обслуживания на расстоянии, обучения пациентов и профессионального медицинского образования, общественного здравоохранения и управления здравоохранением». Телездравоохранение отличается от более конкретного определения телемедицины, потому что «оно относится к более широкому спектру удаленных медицинских услуг , чем телемедицина. В то время как телемедицина относится конкретно к удаленным клиническим услугам, телездравоохранение может относиться к удаленным неклиническим услугам, таким как обучение поставщиков, административные встречи и непрерывное медицинское образование, в дополнение к клиническим услугам.” 29
Точно так же в подробной статье в Медицинском журнале Новой Англии также проводится различие между телездравоохранением и телемедициной. Телездравоохранение описывается как более широкий термин, относящийся к «предоставлению и облегчению оказания медицинских и связанных со здоровьем услуг, включая медицинское обслуживание, обучение поставщиков и пациентов, медицинские информационные услуги и самопомощь с помощью телекоммуникаций и цифровых коммуникационных технологий». 30 Далее в статье телемедицина определяется как «удаленная диагностика и лечение пациентов с помощью телекоммуникационных технологий.”
«Выявление различий между телездравоохранением и телемедициной имеет решающее значение из-за последствий государственной политики и их навязанного руководства по предоставлению таких услуг».
Понимание различий между телездравоохранением и телемедициной имеет решающее значение из-за последствий государственной политики и их навязанного руководства по предоставлению таких услуг. В этом документе чаще используется телездравоохранение, поскольку мы также признаем различия между этими двумя видами деятельности.
Будущее цифрового здравоохраненияВажно отметить, что участники фокус-группы также включили новое определение в дискуссию о дистанционном уходе за пациентами — цифровое здравоохранение. Под цифровым здоровьем понимается множество программных приложений и потребительского оборудования, такого как Fitbits. Он также включает такие категории, как мобильное здравоохранение, информационные технологии, носимые устройства и персонализированная медицина. 31 Как обсуждали участники фокус-группы, переориентация обсуждения с телездравоохранения на цифровое здоровье расширяет масштабы и влияние разговора.Реализация целей в области цифрового здравоохранения также объединяет широкий круг заинтересованных сторон, включая поставщиков медицинских услуг, исследователей, компании, выпускающие медицинские устройства, и разработчиков мобильных приложений. По сравнению с услугами телемедицины и телемедицины, платформы цифрового здравоохранения могут предложить следующему поколению более широкий доступ к информации и платформам для общения, а также предоставить пациентам более инновационные способы самоконтроля за своим самочувствием, в том числе с помощью приложений для фитнеса, глюкозы. мониторы, среди прочего.Американская медицинская ассоциация совсем недавно изучала цифровые технологии в здравоохранении как развивающийся и растущий рынок. Их руководство по внедрению цифрового здравоохранения предлагает хранилище передовых методов и вопросов для медицинских работников. 32
Несмотря на склонность к более широкому обсуждению цифрового здоровья, авторы решили использовать термин «телездравоохранение» как способ описания широкого использования телекоммуникаций для медицинских услуг. Эта терминология будет использоваться на протяжении всего документа, хотя все еще признается, что термин телемедицина относится к конкретным видам использования телекоммуникаций для клинического лечения и диагностики.
Общие препятствия на пути внедрения телездравоохранения
До вспышки коронавируса существовало несколько серьезных препятствий для тех, кто хотел воспользоваться альтернативами телездравоохранения. Список препятствий, обозначенных как городскими, так и сельскими медицинскими центрами, включает политику затрат и возмещения расходов, лицензирование, проблемы с оборудованием, несовместимые электронные медицинские карты и пробелы в широкополосной связи в сельской местности. 33 Ниже описаны некоторые из этих препятствий, прежде чем подробно описать федеральную политику и политику штата, которая либо поддерживает, либо пытается обойти эти ограничения.
ВозмещениеПоскольку федеральная политика возмещения расходов сосредоточена на программе Medicare, она имеет узкое толкование и налагает ограничения на то, где могут предоставляться услуги телемедицины, как географически, так и по учреждению, и какие услуги покрываются. Более того, каждый штат диктует отдельную политику Medicaid, создавая лоскутное одеяло из законов и постановлений о телемедицине по всей стране. За последние несколько лет штаты начали принимать законы, побуждающие частных плательщиков возмещать расходы на услуги телемедицины. 34
Тем не менее, законы о телездравоохранении были составлены таким образом, что они могут быть паритетными в отношении услуг по охвату, оплаты или того и другого. В то время как паритет оплаты является сильным стимулом для большего числа врачей использовать платформы телемедицины, обеспечение равной оплаты может также подорвать рентабельность телемедицины. 35 Законодательные директивы долгое время влияли на реализацию инициатив телездравоохранения, в основном потому, что значимое внедрение телездравоохранения часто опирается на формулировки закона.
«Хотя полное внедрение телездравоохранения в рамках существующей государственной и федеральной политики должно быть приоритетом, новые политики должны учитывать растущие проблемы, связанные с политикой возмещения расходов и законами о лицензировании».
Хотя полное включение телездравоохранения в рамках существующей государственной и федеральной политики должно быть приоритетом, новая политика должна учитывать меняющиеся проблемы, связанные с политикой возмещения расходов и законами о лицензировании. Модели оплаты, которые вознаграждают стоимость удаленной доставки услуг, а не платят поставщикам по установленным ставкам (независимо от услуги), могут побуждать поставщиков использовать телездравоохранение как услугу, особенно в новом подходе. 36 Кроме того, оптимизация процесса аттестации со стандартными требованиями также позволит врачам подавать заявки на аттестацию сразу в нескольких больницах, что ведет к следующему препятствию для принятия. 37
ЛицензияФедеральные законы и законы штата о лицензировании препятствовали внедрению телездравоохранения с момента его создания. Политики в разных штатах различаются, и они часто требуют, чтобы поставщики получали лицензию в той или иной форме в каждом штате, в котором они хотят практиковать.Одно из самых важных преимуществ телездравоохранения — это удаленная связь между пациентами и врачами. Законы о лицензировании могут ограничивать географическое присутствие врачей, предоставляя пациентам доступ только к врачам, имеющим действующую лицензию в штате, в котором они проживают. Некоторые штаты пытались разрушить искусственные барьеры, воздвигнутые на границах штатов, присоединившись к Межгосударственному соглашению о выдаче медицинских лицензий. В 2019 году законодательный орган Флориды принял новый закон, разрешающий медицинским работникам за пределами штата предоставлять услуги телемедицины местным пациентам. 38
Отсутствие широкополосной связи в сельской местностиУспешное внедрение телездравоохранения в сельских общинах требует расширения широкополосного доступа в Интернет. Почти все формы телездравоохранения требуют подключения к Интернету. В то время как отсутствие широкополосного доступа непропорционально влияет на сельские районы, в городских и пригородных районах также могут быть абоненты, которые сталкиваются с проблемами при подключении к сети, такими как стоимость услуг. Без доступа к высокоскоростным широкополосным сетям большая часть сельского населения будет вынуждена получать виртуальную медицинскую помощь.
Существующие диспропорции в отношении здоровьяАналогичным образом, неравенство в состоянии здоровья, особенно среди групп населения с низкими доходами и цветных сообществ, может затруднить доступ к услугам телездравоохранения. Эти явления часто коррелируют с бедностью, географической изоляцией и вероятностью гораздо менее здоровых альтернатив пище и диете. Неравенство в отношении здоровья также усугубляется непропорциональным доступом к качественным медицинским учреждениям или хрупкостью экономических ресурсов домохозяйств, что удерживает уязвимые группы населения от обращения за первичной и последующей медицинской помощью.Среди маргинализованных с медицинской точки зрения сообществ отделение неотложной помощи больниц или центры неотложной помощи, как правило, являются первыми вариантами лечения, что приводит к непомерным расходам пациентов, которые являются причинами, по которым не следует обращаться к врачу в будущем.
Устранение препятствий на пути внедрения и использования телездравоохранения может быть эффективным для представителей уязвимых групп населения, которые также имеют экспоненциальный доступ к смартфонам. Более того, отказавшись от доплат за посещение телемедицины или выполнив отказ от покупки необходимых предпосылок для поддержки использования телемедицины (т.е., тарифные планы, смартфоны или доступ в Интернет), качественная помощь будет доступна всему населению, которое, возможно, ранее не рассматривало телездравоохранение как жизнеспособную платформу для получения медицинской помощи. 39 Повышение уровня информированности потребителей о платформах телемедицины среди этих групп также играет роль в снижении недоверия, часто связанного с этими способами обслуживания.
«В то время как медицинские центры могут мотивировать поставщиков к использованию телездравоохранения, предоставляя финансовые стимулы, изменения в организационной культуре имеют фундаментальное значение для внедрения телездравоохранения.”
Как правило, штаты пытались устранить все или некоторые из этих барьеров, но одних усилий их регулирующих органов недостаточно, чтобы убедить поставщиков и системы здравоохранения вкладывать время, энергию и деньги в предложение услуг телездравоохранения. Следовательно, государственная политика штата или государства должна стимулировать поставщиков и системы здравоохранения к тому, чтобы они были более благоприятными для внедрения телездравоохранения. Например, предложение финансовых стимулов для поставщиков услуг телездравоохранения может увеличить их использование — так же, как недавние исключения, предоставленные в соответствии с COVID-19.В то время как медицинские центры могут мотивировать поставщиков к использованию телездравоохранения, предоставляя финансовые стимулы, изменения в организационной культуре имеют основополагающее значение для внедрения телездравоохранения.
Исполнение телездравоохранения на федеральном уровне и государством
Проявление власти на различных уровнях государственного управления может усугубить некоторые или все эти препятствия. Хотя федеральное правительство и правительства штатов в определенной степени регулируют использование телездравоохранения, отсутствие единообразия между этими организациями может вызвать сомнения у пациентов, поставщиков услуг или страховщиков в отношении внедрения телездравоохранения.Более того, в ветвях власти отсутствие консенсуса еще больше тормозит реализацию.
Как правило, федеральные законы либо разрешают, либо отвергают положения о телездравоохранении. Исторически сложилось так, что федеральное правительство участвовало в регулировании инициатив в области телездравоохранения в рамках программы Medicare. Но Medicare не спешит менять ограничительные стандарты использования телемедицины. Например, следуя устаревшим стандартам, созданным до появления телездравоохранения, Medicare ограничивает возмещение расходов на эту практику лицам, проживающим в сельской местности, и только в авторизованных «исходных местах», за исключением дома пациента. 40 В недавних рекомендациях федерального правительства была предпринята попытка расширить использование телемедицины для большего числа пациентов за счет расширения услуг, которые могут быть возмещены в рамках Medicare, включая уход за почками и острый инсульт. Кроме того, подотчетным организациям по уходу была предоставлена большая гибкость в оплате услуг телемедицины в дополнительных местах, например, дома. Но в целом ограничения на то, за что может платить Medicare, по-прежнему препятствуют использованию методов телездравоохранения.
Реализация преимуществ телездравоохранения с точки зрения экономии затрат и качества медицинской помощи требует целенаправленной политики на соответствующих уровнях правительства.С этой целью поучительно проанализировать историю рынков медицинского страхования, чтобы понять, как их регулирование и управление разделены между правительством штата и федеральным правительством. Федеральное правительство реализует программы медицинского страхования для определенных групп, в том числе для сотрудников, ветеранов и пожилых людей. Программы, проводимые исключительно федеральными агентствами, включают Tricare для военнослужащих и членов их семей, Управление здравоохранения ветеранов для ветеранов и Medicare для пожилых людей в возрасте 65 лет и старше, молодых людей с ограниченными возможностями и лиц с терминальной стадией почечной недостаточности.Эти группы составляют только 15% населения Америки, и их потребности в области здравоохранения могут не распространяться на более широкие слои населения. 41 Федеральные правила телемедицины также могут вступать в противоречие с государственными программами, как в случае с Medicare, ограничивающим его использование сельскими районами, в то время как большинство нормативных актов штата не содержат таких ограничений географического охвата. 42
В некоторых случаях штаты разделяют ответственность с федеральным правительством за программы медицинского страхования, особенно те, которые нацелены на домохозяйства с низкими доходами.Государства регулируют рынки частного страхования помимо программ, прошедших проверку на подлость. Вопрос государственного регулирования страхования был урегулирован в 1945 году Законом Маккаррана-Фергюсона, который фактически создал 50 государственных рынков частного медицинского страхования после принятия Конгрессом. К тому времени IRS объявило сотрудников освобожденными от уплаты налогов на медицинские льготы, что стимулировало приобретение частных страховок на рынках штата. 43 Создание программы Medicaid в 1965 г. дало возможность штатам расширить медицинское страхование на определенные группы с низким доходом, а ACA расширило право на участие в программе Medicaid для взрослых, зарабатывающих до 138% от черты бедности.Между Medicaid и частной страховкой более трех четвертей американцев приобретают медицинскую страховку, регулируемую на уровне штата. 44 Но эти первоначальные законы во многих отношениях привели к наблюдаемой фрагментации регулирования здравоохранения, о чем мы говорим в следующем разделе.
Несоответствия в администрации штата по телездравоохранению
В законах штата о телемедицине часто отмечается, что в двух штатах нет одинаковых правил в отношении покрытия и оплаты. 45 В штатах отсутствуют законы о паритете телездравоохранения, в которых указывается, какие услуги телездравоохранения покрываются и размер их возмещения, до полного охвата и паритета платежей за услуги телездравоохранения.Такие переменные в государственном управлении вносят свой вклад в различия между законами о телездравоохранении в разных штатах. Кроме того, законы штата часто не накладывают географических ограничений на покрытие телездравоохранения.
«В законах штата о телемедицине часто отмечается, что в двух штатах нет одинаковых правил в отношении покрытия и оплаты».
Среди профессионалов здравоохранения штаты также выступают в качестве плательщиков страховки как для своих сотрудников, так и для 21% американцев, пользующихся Medicaid. 46 В дополнение к регулирующим органам в сфере страхования, которые устанавливают правила для частных рынков, государственные агентства Medicaid устанавливают правила того, как получатели помощи могут пользоваться услугами телемедицины. В большинстве штатов действуют аналогичные правила телемедицины для Medicaid и частных плательщиков, но есть некоторые исключения. Например, частное страхование, как правило, может возмещать расходы на телемедицину, когда пациент находится на работе или дома, в то время как несколько руководящих принципов штата Medicaid указывают, что медицинское обслуживание должно быть оказано в квалифицированном медицинском учреждении, чтобы получить компенсацию. 47
С точки зрения политики, законодательные собрания 50 штатов имеют больше возможностей для инноваций в плане предоставления медицинских услуг, чем Конгресс. Государства также обладают полномочиями регулировать деятельность страховых компаний, и в каждой государственной программе здравоохранения обслуживается меньшее количество пациентов. К сожалению, передача знаний между правительствами штатов немногочисленна, особенно в областях успехов и неудач, а также в проведении политики через государственные границы.
Хотя этот список не является исчерпывающим, многие штаты используют организации управляемого медицинского обслуживания (MCO) для управления льготами для получателей Medicaid.Штат обычно платит МКО по фиксированной ежемесячной ставке за каждого члена. Это означает, что норма прибыли MCO обеспечивается за счет успешного управления медицинскими услугами для лиц, включенных в их планы, ниже общей суммы ассигнований, которые MCO получает от государства. Включение экономически эффективных посещений телемедицины — это один из способов, которым МКО пытаются снизить затраты, поскольку нет необходимости в отдельном возмещении расходов на телемедицину, когда лечение пациента оплачивается по фиксированной ежемесячной ставке. Многие из этих МКО также предлагают планы частного страхования.Хотя это выходит за рамки данной статьи, существуют возможности для изучения использования телездравоохранения МКО и его эффективного включения в частные планы и среди всех провайдеров, независимо от того, кто платит за услугу.
Государственные пособия пациентам, поставщикам и плательщикамАвторы считают, что государственное регулирование услуг телемедицины может принести пользу пациентам, которые предпочитают удаленно обращаться к местным поставщикам медицинских услуг. В пределах государственных границ телемедицина может расширить географию, которую могут обслуживать врач и больница, и пациентам, живущим в сельской местности, не нужно будет ехать для обычных консультаций с врачами или специалистами первичной медико-санитарной помощи.
Услуги телемедицины в дополнение к личному уходу могут обеспечить более частый доступ к медицинской помощи, чем посредством телемедицины или личных посещений. Поставщики услуг также извлекают выгоду из регулирования на уровне штата, поскольку врачи в основном обслуживают местных пациентов, получают компенсацию от лицензированных государством медицинских страховых компаний и имеют лицензию государственных медицинских советов. Кроме того, штаты определяют стандарты ухода за своими медицинскими работниками. Чтобы предлагать услуги телемедицины, врачи должны ориентироваться как в своей профессиональной сфере, так и в правилах возмещения государственных расходов на страхование.
Наконец, частное медицинское страхование уже продается и регулируется на государственном уровне, что подтверждает его роль в эпицентре политики здравоохранения. Плательщики могут решить, как телемедицина может помочь им выполнить свои обязательства по страхованию в соответствии с государственными нормативными актами. 48 Помимо работы с внутрисетевыми поставщиками, некоторые плательщики заключили контракты со сторонними поставщиками на предоставление услуг телемедицины своим членам. 49
Блокпосты государственного значенияОднако внедрение телездравоохранения на государственном уровне сталкивается с дополнительными препятствиями, несмотря на их пригодность для более специализированных услуг.Хотя правительства 50 штатов могут одновременно опробовать множество различных подходов, это также может задержать распространение услуг телездравоохранения. Выполнение требований 50 государственных рынков медицинского страхования и медицинских советов задерживает общенациональную доступность новых услуг телемедицины. Штаты также сильно различаются по размеру и населению. Например, врач, предлагающий услуги телемедицины в Калифорнии или Техасе, может охватить гораздо больше людей на большей территории, чем врач в Нью-Гэмпшире или Вермонте. Стимулы к внедрению телездравоохранения могут быть меньше в штатах с меньшим количеством обслуживаемых пациентов.
В отчете о внедрении телемедицины в Северной Каролине Кэтрин Рестрепо обрисовала несколько потенциальных решений по внедрению телемедицины в разных штатах. 50 One расширяет число штатов, подписавших Соглашение о выдаче медицинских лицензий между штатами, которое упрощает процесс подачи заявок врачами на получение лицензии в других государствах-членах. Однако это все еще ограничивает практику телемедицины, основанную на государственной лицензии. Другим решением может стать федеральный закон, определяющий местонахождение поставщика как место, где осуществляется медицинская помощь для целей лицензирования и оплаты.Это сохранит право государственных медицинских комиссий выдавать лицензии, в то же время позволяя врачам удаленно лечить пациентов в других штатах.
Хотя штаты регулируют рынки частного страхования, Закон о пенсионном обеспечении сотрудников (ERISA), принятый Конгрессом в 1974 году, освобождает планы медицинского обслуживания, финансируемые работодателем, от правил государственного страхования. Вместо того, чтобы покупать медицинское страхование сотрудников у стороннего поставщика, более крупным фирмам может быть выгодно распределить медицинские расходы между своими многочисленными сотрудниками.В 2019 году 61% застрахованных работников имели план страхования, который полностью или частично финансировался их работодателем, и этот показатель возрастает до 86% для фирм, в которых работает более 1000 человек. 51 Услуги телемедицины для этих покрываемых сотрудников должны соответствовать требованиям ERISA либо в рамках их планов медицинского страхования, либо в отдельных документах для отдельных льгот. 52 Столь высокий процент работников с планами, освобожденными от нормативных требований штата, усложняет усилия по продвижению внедрения телездравоохранения через законы штата.
Подключение пациентов и поставщиков услугПроведение изменений в политике телемедицины на уровне штата, по-видимому, достигнет наибольшего числа людей, поскольку большая часть полномочий по регулированию медицинского страхования передана штатам. Хотя федеральное правительство может продвигать телемедицинское страхование населения, оно обслуживает, изменяя правила возмещения расходов для Medicare и устанавливая минимальные стандарты покрытия для Medicaid, регулирующие органы штата, агентства Medicaid и медицинские советы могут все изменить правила практики, покрытия и возмещения до способствовать более широкому использованию услуг телемедицины для лиц, не застрахованных по федеральным программам.
«Мало того, что федеральное правительство часто парализовано пристрастием, оно имеет гораздо меньшую автономию над государственными страховыми рынками, которые будут регулировать использование телемедицины».
Мало того, что федеральное правительство часто парализовано пристрастием, оно имеет гораздо меньшую автономию в отношении государственных страховых рынков, которые будут регулировать использование телемедицины. Более того, политика наиболее эффективна, когда она проводится как можно ближе к людям, которых она затрагивает.Поэтому штаты в тесном сотрудничестве со своими местными поставщиками услуг, страховщиками и пациентами должны возглавить реформирование правил телемедицины.
Реформа также необходима по двум причинам: во-первых, из-за непоследовательности правил между штатами и между правительствами штатов и федеральным правительством; и во-вторых, потому что некоторые из действующих в настоящее время правил могут препятствовать более широкому внедрению телездравоохранения.
Влияние законов штата о паритете
Речь идет о принятии и применении законов штата о паритете, которые могут повлиять как на покрытие, так и на затраты.В рамках исследования мы провели анализ 50 штатов, чтобы показать полный спектр того, насколько штаты различаются в своих правилах телемедицины, от законов о паритете частных плательщиков до более жестких. Мы обнаружили, что в 13 штатах нет законов о паритете телемедицины с частными плательщиками. Из штатов, которые действительно предусматривают некоторую форму паритета, семь штатов требуют частичного покрытия телемедицины, указывая, какие услуги должны быть охвачены; 19 штатов требуют паритета полного покрытия, при котором покрытие одинаково для услуг, предоставляемых посредством телемедицины и при личной встрече; и 11 штатов требуют полного покрытия и паритета оплаты, где покрываемые услуги должны возмещаться по той же ставке, что и личное посещение.(См. Рисунок 1 ниже.) Таблица 1 предлагает информацию в текстовой форме и дает дополнительные пояснения к иллюстрации национального законодательства о паритете, изображенной на Рисунке 1.
Щелкните, чтобы просмотреть полноразмерную версию этой карты в новой вкладке. Таблица 1: Статус по закону о паритете по штатам| Название штата | Без паритета | Частичное покрытие | Полное покрытие | Покрытие и оплата |
| Алабама | Х | |||
| Аляска | Х | |||
| Аризона | Х | |||
| Арканзас | Х | |||
| Калифорния | Х * | |||
| Колорадо | X ** | |||
| Коннектикут | Х * | |||
| Делавэр | Х | |||
| Флорида | Х | |||
| Грузия | Х * | |||
| Гавайи | Х * | |||
| Айдахо | Х | |||
| Иллинойс | Х | |||
| Индиана | Х | |||
| Айова | Х | |||
| Канзас | Х * | |||
| Кентукки | X ** | |||
| Луизиана | X † | |||
| Мэн | Х | |||
| Мэриленд | Х | |||
| Массачусетс | Х | |||
| Мичиган | Х | |||
| Миннесота | Х | |||
| Миссисипи | Х | |||
| Миссури | X ** | |||
| Монтана | Х | |||
| Небраска | X ** | |||
| Невада | Х | |||
| Нью-Гэмпшир | X ** | |||
| Нью-Джерси | * | Х * | ||
| Нью-Мексико | Х | |||
| Нью-Йорк | Х | |||
| Северная Каролина | Х | |||
| Северная Дакота | Х | |||
| Огайо | Х | |||
| Оклахома | Х | |||
| Орегон | Х * | |||
| Пенсильвания | Х | |||
| Род-Айленд | Х *, ** | |||
| Южная Каролина | Х | |||
| Южная Дакота | Х | |||
| Теннесси | Х | |||
| Техас | X ** | |||
| Юта | Х | |||
| Вермонт | Х | |||
| Вирджиния | Х | |||
| Вашингтон | X *** | |||
| Западная Вирджиния | Х | |||
| Висконсин | Х | |||
| Вайоминг | Х | |||
| Клавиша стола | ||||
| Символ | Примечание | |||
| * | Паритет покрытия в соответствии с условиями контракта. | |||
| ** | Формулировка паритета страхового покрытиягласит: «Страховщики-плательщики не могут отказать в исключении страхового покрытия только потому, что услуга предоставляется посредством телемедицины». | |||
| *** | «Услуги должны считаться существенным преимуществом для здоровья в соответствии с ACA…» | |||
| † | Оплата должна быть не менее 75%, как при личном обслуживании. | |||
| Источник: «Государственные законы о телемедицине и политика возмещения расходов.»Центр политики подключенного здравоохранения, весна 2019 г. https://www.cchpca.org/sites/default/files/2019-05/cchp_report_MASTER_spring_2019_FINAL.pdf. | ||||
В то время как законы штата о паритете были приняты с добрыми намерениями, чтобы попытаться более единообразно использовать и регулировать возмещение расходов на телемедицину, на практике законы о паритете платежей могут не дать ожидаемых результатов. Основная проблема с законами о паритете платежей заключается в том, что они противоречат экономической эффективности телездравоохранения.Если телездравоохранение может помочь снизить затраты на использование системы здравоохранения и уменьшить количество посещений врача, то требование о том, чтобы услуги, предоставляемые с помощью телемедицины, оплачивались по той же ставке, как если бы они были оказаны в кабинете врача, противоречиво.
«Основная проблема законов о паритете платежей заключается в том, что они противоречат экономической эффективности телездравоохранения».
Аналогичным образом, законы о паритете покрытия могут иметь непредвиденные последствия для внедрения телемедицины. Эффективные инициативы телездравоохранения будут поддерживаться поставщиком, страховщиком и пациентом.Введя обязательное включение телемедицины в планы медицинского страхования, частные страховщики теперь сталкиваются с дополнительными правилами, которые они должны учитывать при разработке своих планов льгот. Кроме того, поставщики могут предпочесть более медленное внедрение или испытания для тестирования инициатив телездравоохранения. Как описано в документе, телездравоохранение по своей природе определяется потребителями. Обязательные требования к паритету ограничивают свободу, которую имеют страховщики и провайдеры при определении надлежащей роли и оплаты услуг телездравоохранения.
В случае законов штата о паритете, например, существует значительная разница в положениях, регулирующих эту практику. Часто законы могут не включать все возможные способы использования технологии телездравоохранения, что ограничивает то, что можно считать применимым к законам о телемедицине, и приводит к исключению некоторых полезных новых практик телездравоохранения. Кроме того, законы о здравоохранении не составлены таким образом, чтобы учесть будущее использование неизведанных методов телездравоохранения.Таким образом, может случиться так, что закон о паритете написан так, чтобы включать только текущие формы технологии. Опять же, эти законы, которые предназначены для поощрения использования телемедицины, могут препятствовать распространению, потому что правила не смогут идти в ногу с технологией.
Согласно плану смягчения последствий COVID-19, многие штаты полагаются на существующие законы штата о паритете для возмещения соответствующих расходов, особенно с учетом отказов от Medicare. При этом законодательство позволяет плательщикам возмещать поставщикам паритетные расходы за посещения, проведенные с помощью телемедицины во время вспышки коронавируса.Однако будет ли это так, когда кризисный режим пандемии утихнет?
Переходя к следующему этапу смягчения последствий, необходимо сохранить услуги телездравоохранения, но без государственных законов о паритете платежей. В обычных обстоятельствах эти законы противоречат рентабельному характеру телездравоохранения, поскольку поставщики медицинских услуг будут действовать исходя из своего среднего количества пациентов. Ввиду отсутствия возможности лично обратиться к врачу из-за наложенных приказов о пребывании дома, официальные лица здравоохранения рекомендовали отложить любые процедуры или посещения врача, которые могут подождать.При типичном количестве пациентов у поставщиков услуг будет постоянный поток личных визитов в сочетании с посещениями телемедицины. Но в условиях сокращения количества пациентов, предписанного правительством, оплата этих поставщиков по паритету имеет смысл, чтобы помочь им оставаться на плаву, поскольку типичные объемы пациентов искусственно сокращаются. Но опять же, когда эти объемы пациентов не будут подавляться искусственно, будут ли инновации подавлены в основном из-за отсутствия спроса? Этот вопрос имеет первостепенное значение, если будет сохранена непрерывность услуг телездравоохранения.
Телездравоохранение и COVID-19
Совершенно очевидно, что мировой опыт недавней пандемии COVID-19 показал ценность телемедицины в ограничении распространения болезней при обеспечении доступа к медицинским знаниям. Для пациентов, у которых наблюдаются симптомы возможной инфекции, телемедицина не заменяет тестирование на вирусы для определения наличия коронавируса. Тем не менее, скрининговые вопросы и удаленная консультация с врачом могут определить потребность пациента в дополнительном лечении, не ставя под угрозу других, находящихся поблизости.Избегание контактов имеет решающее значение для остановки распространения болезни, поэтому перевод несрочных пациентов из больниц по существу высвобождает ресурсы для пациентов с наиболее острой потребностью. Телездравоохранение также может быть полезно для защиты пожилых пациентов и уязвимых с медицинской точки зрения групп населения, облегчая взаимодействие между поставщиками медицинских услуг и пациентами в более безопасных условиях.
«Мировой опыт недавней пандемии COVID-19 показал ценность телемедицины в ограничении распространения болезней при обеспечении доступа к медицинскому опыту.”
Новый коронавирус был маловероятным ускорителем использования телездравоохранения в США. Обязательные призывы к социальному дистанцированию — поддержание шести футов между людьми в общественных местах — сделали технологии полезным инструментом для соблюдения этих принципов. Однако руководящие органы на федеральном уровне и уровне штатов ослабили многие правила, чтобы полностью задействовать телездравоохранение во время вспышки болезни, некоторые из которых могут быть возвращены после этого кризиса в области общественного здравоохранения. Как уже упоминалось, федеральное правительство и некоторые штаты расширили определения, регулирующие использование телемедицины, включая типы поставщиков, которые могут выставлять счет правительству за услуги телемедицины, и увеличили количество устройств и мест, в которых пациент может использовать телемедицину.Федеральное правительство и некоторые штаты признали лицензии за пределами штата для целей телездравоохранения. Это означает, что лицензированному провайдеру в Вирджинии не нужно будет получать отдельную лицензию в Северной Каролине только для того, чтобы видеть пациента удаленно.
Помимо смягчения правил, федеральное правительство увеличило финансирование новых инициатив в области телездравоохранения. Принятый Конгрессом Закон о помощи в связи с коронавирусом, чрезвычайной помощи и экономической безопасности (CARES) на 2 триллиона долларов США включил 200 миллионов долларов США для Федеральной комиссии по связи для расширения услуг телемедицины по всей стране.В частности, поставщики медицинских услуг смогут направлять эти средства на медицинские устройства и телекоммуникационное оборудование, которые обеспечивают удаленное обслуживание в рамках программы телездравоохранения COVID-19. 53 Еще 100 миллионов долларов из Фонда универсальных услуг, находящегося в ведении FCC, будут использоваться для финансирования трехлетней экспериментальной программы Connected Care Pilot для субсидирования подключения к Интернету для поставщиков медицинских услуг. Дополнительное федеральное финансирование признает, что телездравоохранение может сыграть роль в краткосрочных ответных мерах на пандемию, а также в долгосрочном оказании медицинской помощи в США.С.
Таким образом, вспышка коронавируса не только повысила осведомленность об этой технологии, но и предоставила врачам и пациентам более легкий доступ к ее использованию как в физическом, так и в финансовом отношении. Оба воздействия должны служить хорошим предзнаменованием для использования телездравоохранения в будущем. Но читатели должны понимать, что из-за политического характера здравоохранения в США преимущества можно легко свести на нет.
Даже в отсутствие коронавируса телездравоохранение должно стать обычной практикой в медицине.В то время как коронавирус расширил его критическое использование, именно дерегулирование сделало его доступным для медицинских работников и пациентов в разных штатах, многие из которых были барьерами, описанными ранее в документе. В дальнейшем настоящая работа начинается сейчас, когда COVID-19 сообщил о его принятии и использовании, предполагая, что необходимо отменить определенные ограничения и изучить законы о паритете штатов.
Рекомендации в заключительной части этого документа пытаются согласовать то, что должно стать нормой в отношении использования технологий в здравоохранении.В частности, когда страна вернется к некоторому уровню нормальной жизни, как будет поддерживаться и поддерживаться среда здравоохранения, основанная на оцифрованных медицинских услугах, особенно если произойдет смена президентского руководства? Предлагаемые рекомендации предлагают некоторую основу для предоставления таких услуг и роли штатов, которые были главными ограничителями возможностей местного здравоохранения в обеспечении непрерывности телездравоохранения после пандемии.
Рекомендации по политике
The U.Система здравоохранения S. только начинает касаться интеграции практики телездравоохранения в традиционное оказание медицинской помощи. В этом последнем разделе предлагается список политических приоритетов, которые позволят создать более единообразную и функциональную нормативную среду для пациентов, поставщиков медицинских услуг и страховщиков в области телездравоохранения в будущем.
- Необходимо собирать и анализировать данные об администрировании и программах телемедицины COVID-19.
Журналисты и исследователи начали изучать возросшую ценность телездравоохранения после COVID-19, предполагая, что Конгресс может рассмотреть более широкое использование, а не модели возмещения, чтобы сделать эти услуги более доступными. 54 Фактически, некоторые предположили, что дальнейшее внедрение и использование телездравоохранения может помочь больницам компенсировать убытки из-за коронавируса, отчасти из-за отказов, установленных федеральным правительством. 55 Но в дальнейшем федеральное правительство, ассоциации, представляющие отрасль здравоохранения, и частные компании, входящие в сектор здравоохранения, будут обязаны собирать данные о том, как телездравоохранение использовалось во время пандемии, определяя возможности и слепые пятна при его использовании.По последнему пункту многие врачи уже оказывали «удаленные» услуги по телефону. При переходе к некоторому уровню постоянства, будет ли это приемлемой услугой для людей, которые могут не иметь доступа к подключенному к Интернету устройству или приложению или инструменту цифрового здравоохранения?
Поскольку во время COVID-19 телездравоохранение было введено в действие на основе модели «сапоги на земле», термин, знакомый медицинскому сообществу во время кризисов, законодатели штата и федеральные органы власти должны иметь возможность продемонстрировать результаты пациентам, больницам и страховым компаниям. по мере того, как он превращается из «национального пилотного проекта» в систему, которая полностью используется медицинским сообществом.Некоторые аналитики призвали к более методичному и единообразному сбору данных среди провайдеров, что могло произойти, а могло и не произойти во время немедленного реагирования на коронавирус. Но если технология будет эффективно развернута или если будут внесены изменения в ее использование, крайне важно, чтобы достаточная система для сбора данных появилась сейчас и продлилась некоторое время после пиковых периодов смягчения, чтобы определить ее эффективность и потенциально претендовать на его эффективность в будущем.
- В телездравоохранение необходимо обеспечить гибкость регулирования, чтобы можно было учесть целый ряд сценариев использования.
Помимо сбора данных об использовании телездравоохранения, Конгресс должен будет оценить действующие правила (особенно те, которые были отменены) и рекомендации по COVID-19 — до того, как будут внесены какие-либо изменения или возврат к устаревшим правилам. Как было задокументировано, большие пробелы в согласованности между штатами существовали до вспышки, и по-прежнему будут отсутствовать законодательные исправления как на уровне штатов, так и на федеральном уровне.Например, такая простая вещь, как определение «посещения» телездравоохранения, может различаться в разных штатах в зависимости от географических ограничений и ограничений места. Если США вернутся к своей долгосрочной памяти о существовавших законодательных актах, страна, скорее всего, сведет на нет уроки, извлеченные в рамках дерегулирующей, оптимизированной системы за последние несколько месяцев. В будущем большая гибкость в доставке телездравоохранения (например, используемые устройства, методы и т. Д.) Может способствовать большей согласованности в администрировании услуг и поддержать следующую волну инноваций в области здравоохранения.
«Нормативные акты в области здравоохранения, особенно на уровне штатов, должны разрабатываться с широким прицелом на будущее, будучи максимально гибкими, чтобы включать существующие и появляющиеся модели будущего».
То есть, правила телездравоохранения — особенно на уровне штатов — должны разрабатываться с широким прицелом на будущее и быть максимально гибкими, чтобы включать существующие и новые методы будущего. Поскольку штаты кодифицируют определенные типы методов телездравоохранения, которые можно использовать и возмещать в медицинской практике, такой ограниченный объем может препятствовать эволюции технологий в здравоохранение, поскольку инновации будут продвигаться быстрее, чем могут быть обновлены законы.Фактически, регулирование должно в большей степени ориентироваться на ограждения пациентов, включая конфиденциальность и безопасность данных, что станет более важным с увеличением потоков данных между врачами и пациентами.
- Услуги телемедицины следует использовать для первичной медико-санитарной помощи, чтобы уменьшить избыточность услуг.
Трудно переоценить важность доступа к первичной медико-санитарной помощи. Для многих пациентов их лечащим врачом будет тот медицинский работник, к которому они обращаются чаще всего.Если возникают вопросы относительно использования телездравоохранения, первичная медико-санитарная помощь должна быть отмечена как приоритетная заявка. Во-первых, пациенты могут чувствовать себя наиболее комфортно и доверять своему лечащему врачу, что упрощает внедрение видеоконференцсвязи или удаленного мониторинга для врача. Во-вторых, из-за отсутствия первичной помощи для малообеспеченных с медицинской точки зрения в сельских общинах и среди цветных людей телездравоохранение может быть чрезвычайно полезным — даже для пожилых американцев. Посещения телемедицины и другие методы телемедицины, такие как удаленное наблюдение за пациентами, могут принести медицинскую помощь в дома пациентам, которые часто сталкиваются с дополнительными препятствиями на пути к более чем достаточной (или какой-либо) страховке и доступу к медицинскому обслуживанию.
Кроме того, добавление опций телемедицины в медицинскую практику может увеличить количество новых пациентов для провайдера. Если объем заявлений о пациенте и заявках увеличится, врач сможет более гибко взаимодействовать с пациентами. Провайдеры также смогут более эффективно управлять посещениями пациентов и офисными ресурсами, координируя посещения с помощью телемедицины, что способствует сокращению времени ожидания и меньшему количеству отмен для личных посещений.
- Государствам следует предоставить возможность отказаться от моделей паритета, чтобы снизить стоимость услуг телездравоохранения.
Чтобы расширить использование телездравоохранения среди поставщиков услуг и повысить ценность для пациентов, штаты не должны подписываться на модели паритета для возмещения расходов, которые могут ограничить их способность охватить широкий спектр технологий и модальностей в качестве приемлемых услуг. Многие из существующих государственных законов о паритете выполняются с добрыми намерениями, но не соблюдаются. Законы о паритете также предусматривают такое же возмещение расходов на «посещение», которое происходит с помощью телемедицины, и на возмещение за визит, совершенный лично с медицинским работником.Поскольку стоимость доставки ниже, к услугам телездравоохранения следует относиться как к таковым и, возможно, координировать их между штатами, чтобы обеспечить их широкое признание. Поскольку во время вспышки коронавируса телемедицина подвергалась паритету, время продиктовало такое вмешательство, особенно в отсутствие разумной модели компенсации. Но люди уже слишком много платят за медицинское обслуживание, и многие люди остаются без какого-либо страхового покрытия. Телездравоохранение приносит прямые и косвенные выгоды как поставщикам услуг, так и учреждениям, в которых они работают.В целях экономии средств к услугам следует относиться как к таковым, а не обременять их непростыми расходами, которые удерживают пациентов от их использования, особенно если они подвергаются той же структуре затрат, что и приход в учреждение.
- Услуги телемедицины должны быть доступны лицам с недостаточным медицинским обслуживанием.
Преодоление медицинских стрессов, вызванных коронавирусом, показало, что неравенство в состоянии здоровья непропорционально влияет на цветных людей, которые с большей вероятностью имеют хронические ранее существовавшие состояния, такие как диабет и болезни сердца.Пожилые пациенты также уязвимы и могут не иметь ресурсов или возможностей поехать к своим врачам. Для сельских жителей США качество жизни может в значительной степени зависеть от их доступа к услугам, до которых в некоторых случаях могут быть мили и часы. Эти и другие группы населения, включая людей с ограниченными возможностями, предлагают расширить услуги телемедицины, чтобы нацелить их на эти недостаточно обслуживаемые группы, где фрагментация услуг, стоимость и географическое положение могут быть приравнены к благополучию.
К сожалению, многие из этих групп населения проживают в разных местах или индивидуально сталкиваются с проблемами отсутствия широкополосного доступа из-за его стоимости или доступности.В этом случае для федерального правительства и правительства штатов важно продвигать универсальный доступ к высокоскоростной широкополосной связи через расширенную инфраструктуру или через федеральную программу Lifeline, которая предоставляет людям услуги мобильной или широкополосной связи со скидкой. Пилотная программа FCC Connected Care Pilot также может помочь, в зависимости от того, насколько быстро финансирование в размере 100 миллионов долларов в течение трех лет подключит малообеспеченных американцев и ветеранов к широкополосной связи для целей телездравоохранения. Другой потенциальный вариант расширения широкополосного доступа включает создание новой широкополосной экосистемы Triple Play, объединение больниц, школ и библиотек в центр телемедицины. 56 Библиотеки часто имеют самые быстрые широкополосные соединения в сообществе, и они могут быть ключевым источником планирования и финансовым партнером при расширении широкополосных услуг для использования телездравоохранения. 57
Программы такого типа не следует внедрять и применять во время пандемий. Скорее, США должны работать над сокращением цифрового разрыва, чтобы все американцы могли подключиться к поставщику медицинских услуг для более методичного решения новых и хронических заболеваний.
- Инновации, конфиденциальность и безопасность данных в услугах телемедицины должны стать нормой.
Новые технологии, такие как искусственный интеллект и цифровые медицинские устройства, могут расширить доступ к медицинскому обслуживанию без негативного воздействия на конфиденциальность пациентов. В дальнейшем важно увязать разговоры о необходимости федерального законодательства США о конфиденциальности с услугами телемедицины. Дискуссии о важности шифрования не менее важны, особенно с учетом того, что все больше людей вступают в личные беседы с врачами через свои устройства, подключенные к Интернету.Похоже, что услуги телемедицины будут генерировать большие объемы данных, которые необходимо защищать при перемещении между пациентом и поставщиком. Защита конфиденциальности HIPAA должна по-прежнему применяться к этим взаимодействиям, и производители устройств и приложений из частного сектора должны поощрять техническую ритмичность, поощряющую индивидуальную конфиденциальность.
«В дальнейшем важно увязать разговоры о необходимости федерального законодательства США о конфиденциальности с услугами телемедицины».
Безопасность данных также является одним из главных приоритетов в защите конфиденциальных личных данных о здоровье.Почему важно шифрование без потенциальных лазеек для инвазивного наблюдения, потому что оно защищает данные о состоянии здоровья в различных приложениях и устройствах, что будет иметь важное значение в предстоящих разговорах о цифровом здоровье. В конце концов, когда США выйдут из борьбы с COVID-19, эти вопросы и проблемы должны быть подняты, чтобы гарантировать, что и пациенты, и поставщики услуг сталкиваются с минимальным риском при использовании этих инструментов.
Заключение
ПравилаTelehealth обсуждались на протяжении десятилетий, начиная с первых приложений этой технологии, когда они ограничивались текстовыми SMS-сообщениями или телефонными звонками.Сегодня телездравоохранение зарекомендовало себя как жизнеспособное дополнение к и без того перегруженной системе здравоохранения, в которой как поставщики медицинских услуг, так и пациенты ищут своевременные, эффективные и надежные инструменты для раннего обнаружения, оказания первичной помощи и долгосрочной оценки. Хотя до вспышки коронавируса был достигнут прогресс в внедрении телездравоохранения в штатах, пандемия не только продемонстрировала свою ценность, но и доказала необходимость предотвратить более крупные сбои в больничных системах и среди медицинских работников — даже тех, работа которых была остановлена из-за социального дистанцирования.
Скорее всего, мир не вернется к нормальному состоянию, в котором он когда-то был до COVID-19, как и здравоохранение. Поскольку Конгрессу поручено переоценить снисходительность, разрешенную поставщикам медицинских услуг во время этого кризиса, федеральные законодатели также должны увидеть преимущества. То же самое относится и к штатам, которым необходимо будет пересмотреть снятие ограничений на услуги телездравоохранения, чтобы ускорить его трансформационные возможности для пациентов и врачей.
Благодарности
Авторы хотели бы поблагодарить Шезаз Ханнан, Бхаргави Ашок и Лию Ньюман за их исследовательскую поддержку.
Брукингский институт — некоммерческая организация, занимающаяся независимыми исследованиями и политическими решениями. Его миссия — проводить качественные независимые исследования и на основе этих исследований предоставлять инновационные практические рекомендации для политиков и общественности. Выводы и рекомендации любой публикации Brookings принадлежат исключительно ее авторам и не отражают точку зрения Учреждения, его руководства или других ученых.
Фонд Джона Локка использует исследовательские, журналистские и информационные программы для преобразования правительства посредством конкуренции, инноваций, личной свободы и личной ответственности.Фонд стремится к лучшему балансу между государственным сектором и частными институтами семьи, веры, сообщества и предпринимательства.
Стратегия, которая исправит здравоохранение
В сфере здравоохранения времена обычной работы закончились. Во всем мире каждая система здравоохранения борется с ростом затрат и неравномерным качеством, несмотря на тяжелую работу хорошо подготовленных клиницистов с благими намерениями. Руководители здравоохранения и политики испробовали бесчисленное количество дополнительных исправлений — противодействие мошенничеству, уменьшение количества ошибок, соблюдение практических рекомендаций, повышение качества пациентов в качестве «потребителей», внедрение электронных медицинских записей — но ни одно из них не дало особого эффекта.
Пришло время принципиально новой стратегии.
В основе своей — максимизация ценности для пациентов: то есть достижение наилучших результатов при минимальных затратах. Мы должны отойти от системы здравоохранения, ориентированной на предложение, организованной вокруг того, что делают врачи, к системе, ориентированной на пациента, организованной вокруг того, что нужно пациентам. Мы должны сместить акцент с объема и прибыльности предоставляемых услуг — визитов к врачу, госпитализации, процедур и тестов — на результаты, достигнутые пациентами.И мы должны заменить сегодняшнюю фрагментированную систему, в которой каждый местный поставщик предлагает полный спектр услуг, на систему, в которой услуги для определенных медицинских состояний сосредоточены в медицинских организациях и в нужных местах для оказания высококачественной помощи.
Выполнение этой трансформации — не отдельный шаг, а всеобъемлющая стратегия. Мы называем это «повесткой дня ценностей». Это потребует реструктуризации организации, измерения и возмещения расходов на оказание медицинской помощи. В 2006 году Майкл Портер и Элизабет Тейсберг представили программу ценностей в своей книге «Новое определение здравоохранения».С тех пор, благодаря нашим исследованиям и работе тысяч руководителей здравоохранения и академических исследователей по всему миру, были разработаны инструменты для реализации повестки дня, и их внедрение поставщиками и другими организациями быстро распространяется.
Переход к системе здравоохранения, основанной на ценностях, идет полным ходом. Некоторые организации все еще находятся на стадии пилотных проектов и инициатив в отдельных областях практики. Другие организации, такие как клиника Кливленда и немецкая клиника Schön Klinik, предприняли масштабные изменения, затрагивающие несколько компонентов программы ценностей.Результатом стало поразительное улучшение результатов и эффективности, а также рост доли рынка.
Больше нет сомнений в том, как повысить ценность ухода. Вопрос в том, какие организации будут лидерами и как быстро другие могут последовать за ними? Не следует недооценивать задачу превращения в организацию, основанную на ценностях, учитывая укоренившиеся интересы и практику многих десятилетий. Это преобразование должно происходить изнутри. Только врачи и организации-поставщики могут внедрить набор взаимозависимых шагов, необходимых для повышения ценности, потому что в конечном итоге ценность определяется тем, как применяется медицина.Тем не менее, все остальные участники системы здравоохранения должны сыграть свою роль. Пациенты, страховые компании, работодатели и поставщики могут ускорить преобразование — и все получат от этого большую пользу.
Определение цели
Первым шагом в решении любой проблемы является определение правильной цели. Усилия по реформированию здравоохранения тормозятся отсутствием ясности в отношении цели или даже преследованием неверной цели. Узкие цели, такие как улучшение доступа к медицинской помощи, сдерживание затрат и увеличение прибыли, отвлекали.Доступ к плохому уходу не является целью, и при этом не происходит снижение затрат за счет качества. Сегодня увеличение прибыли несовместимо с интересами пациентов, потому что прибыль зависит от увеличения объема услуг, а не от получения хороших результатов.
В сфере здравоохранения главной целью для поставщиков, а также для всех других заинтересованных сторон должно быть повышение ценности для пациентов, где ценность определяется как достигнутые результаты в отношении здоровья, которые имеют значение для пациентов, по сравнению с затратами на достижение этих результатов.Повышение ценности требует либо улучшения одного или нескольких результатов без увеличения затрат, либо снижения затрат без ущерба для результатов, либо того и другого. Неспособность улучшить ценность означает, в общем, неудачу.
Принятие цели создания ценности на уровне высшего руководства и совета директоров имеет важное значение, поскольку программа создания ценности требует фундаментального отхода от прошлого. Хотя медицинские организации никогда не улучшали результаты против , их основное внимание было сосредоточено на увеличении объемов и поддержании прибыльности.Несмотря на благородные заявления о миссии, настоящая работа по повышению стоимости остается незавершенной. Унаследованные подходы к доставке и платежные структуры, которые оставались в основном неизменными на протяжении десятилетий, усугубили проблему и привели к созданию системы с неустойчивым качеством и непосильными затратами.
Все это сейчас меняется. Столкнувшись с серьезным давлением по сдерживанию затрат, плательщики агрессивно сокращают возмещения и, наконец, переходят от платы за услуги к возмещению по результатам. В U.S., растущий процент пациентов покрывается программами Medicare и Medicaid, которые возмещают расходы на небольшую долю от уровня частного плана. Это давление вынуждает все больше независимых больниц присоединяться к системам здравоохранения, а все больше врачей уходят из частной практики и становятся наемными работниками больниц. (Для получения дополнительной информации см. Боковую панель «Зачем менять сейчас?») Переход не будет ни линейным, ни быстрым, и мы вступаем в длительный период, в течение которого провайдеры будут работать по нескольким моделям оплаты с различной степенью подверженности риску.
В этой среде провайдерам нужна стратегия, выходящая за рамки традиционного снижения затрат и отвечающая новым моделям оплаты. Если поставщики услуг смогут улучшить результаты лечения пациентов, они смогут сохранить или увеличить свою долю на рынке. Если они смогут повысить эффективность оказания превосходной помощи, они будут входить в любое обсуждение контракта с позиции силы. Те поставщики, которые увеличивают ценность, будут наиболее конкурентоспособными. Организации, которым не удается повысить ценность, какими бы престижными и влиятельными они ни казались сегодня, скорее всего, столкнутся с растущим давлением.Точно так же медицинские страховые компании, которые не торопятся принять и поддержать программу ценностей — например, не отдавая предпочтение поставщикам ценных услуг, — потеряют подписчиков перед теми, кто это делает.
Стратегия трансформации стоимости
Стратегическая программа перехода к системе оказания высококачественной медицинской помощи состоит из шести компонентов. Они взаимозависимы и подкрепляют друг друга; как мы увидим, прогресс будет легче и быстрее всего, если они будут продвигаться вместе. (См. Выставку «Ценностная повестка.”)
Нынешняя структура оказания медицинской помощи сохраняется на протяжении десятилетий, поскольку опирается на собственный набор взаимоусиливающих элементов: организация по специальности с независимыми частнопрактикующими врачами; измерение «качества», определяемого как соответствие процессу; учет затрат, основанный не на затратах, а на начислениях; оплата услуг по специальностям с повсеместным перекрестным субсидированием; системы доставки с дублирующими линиями обслуживания и небольшой интеграцией; фрагментация популяций пациентов, так что у большинства поставщиков нет критических масс пациентов с данным заболеванием; разнесенные ИТ-системы по медицинским специальностям; и другие.Эта взаимосвязанная структура объясняет, почему нынешняя система так устойчива к изменениям, почему последовательные шаги не оказали большого влияния (см. Врезку «Никаких волшебных пуль») и почему одновременный прогресс по нескольким компонентам стратегической повестки дня так полезен.
Компоненты стратегической повестки дня не являются теоретическими или радикальными. Все они уже в той или иной степени реализуются в различных организациях, от ведущих академических медицинских центров до больниц социальной защиты.Однако ни одна организация еще не разработала полноценную повестку дня для всей своей практики. В каждой организации есть возможности для улучшения ценности для пациентов — и так будет всегда.
1: Организовать в интегрированные практические подразделения (IPU)
В основе трансформации ценностей лежит изменение организации работы клиницистов по оказанию помощи. Первый принцип в структурировании любой организации или бизнеса — это организация вокруг клиента и потребностей. В здравоохранении это требует перехода от сегодняшней разрозненной организации по специализированным отделениям и дискретному обслуживанию к организации, ориентированной на состояние здоровья пациента.Мы называем такую структуру интегрированной практикой. В IPU специальная команда, состоящая как из клинического, так и из доклинического персонала, обеспечивает полный цикл лечения состояния пациента.
IPU лечат не только заболевание, но и связанные с ним состояния, осложнения и обстоятельства, которые обычно возникают вместе с ним, например, заболевания почек и глаз для пациентов с диабетом или паллиативную помощь для пациентов с метастатическим раком. IPU не только обеспечивают лечение, но и берут на себя ответственность за привлечение пациентов и их семей к уходу — например, путем обучения и консультирования, поощрения соблюдения протоколов лечения и профилактики и поддержки необходимых поведенческих изменений, таких как отказ от курения или потеря веса.
В IPU персонал регулярно работает вместе как одна команда для достижения общей цели: максимизировать общие результаты пациента как можно более эффективно. Они хорошо разбираются в этом состоянии, знают друг друга, доверяют друг другу и легко координируют свои действия, чтобы свести к минимуму потерянное время и ресурсы. Они встречаются часто, формально и неформально, и анализируют данные о своей работе. Вооруженные этими данными, они работают над улучшением ухода, устанавливая новые протоколы и разрабатывая лучшие или более эффективные способы взаимодействия с пациентами, включая групповые посещения и виртуальные взаимодействия.В идеале члены МПС располагаются в одном месте, чтобы облегчить общение, сотрудничество и эффективность для пациентов, но они работают как одна команда, даже если они находятся в разных местах. (См. Врезку «Что такое интегрированное практическое подразделение?»)
Возьмем, к примеру, уход за пациентами с болью в пояснице — одной из наиболее распространенных и дорогостоящих причин инвалидности. В преобладающем подходе пациенты получают частичную помощь от различных типов врачей, обычно в нескольких разных местах, которые действуют больше как спонтанно собранная «бригада», чем как единое целое.Один пациент может начать лечение с терапевта, а другие — с ортопеда, невролога или ревматолога. Что будет дальше, непредсказуемо. Пациентов могут направить к еще одному врачу или физиотерапевту. Они могут пройти рентгенологическое обследование (это может произойти в любой момент — даже до обращения к врачу). Каждая встреча отделена от других, и никто не координирует уход. Дублирование усилий, задержки и неэффективность почти неизбежны.Поскольку никто не измеряет результаты лечения пациентов, сколько времени занимает этот процесс или сколько стоит лечение, ценность лечения никогда не повышается.
Влияние на стоимость IPU поразительно. По сравнению со средними показателями по региону, пациенты клиники позвоночника Вирджинии Мейсон пропускают меньше рабочих дней (4,3 против 9 за один эпизод) и нуждаются в меньшем количестве посещений физиотерапевта (4,4 против 8,8).
Сравните это с подходом, принятым МПС в Медицинском центре Вирджинии Мейсон в Сиэтле. Пациенты с болью в пояснице звонят по одному центральному номеру телефона (206-41-SPINE), и большинство из них можно увидеть в тот же день.«Команда позвоночника» объединяет физиотерапевта с врачом, имеющим сертификаты в области физической медицины и реабилитации, и пациенты обычно обращаются к обоим во время своего первого визита. Те, у кого есть серьезные причины боли в спине (например, злокачественное новообразование или инфекция), быстро выявляются и вводятся в процесс, предназначенный для постановки конкретного диагноза. Другим пациентам потребуется операция, и для этого они будут участвовать в процессе. Однако для большинства пациентов физиотерапия является наиболее эффективным следующим вмешательством, и их лечение часто начинается в тот же день.
Вирджиния Мейсон не решила проблему беспорядочного ухода за больными, наняв координаторов, чтобы помочь пациентам ориентироваться в существующей системе — «решение», которое не работает. Скорее, он устранил хаос, создав новую систему, в которой лица, осуществляющие уход, работают вместе интегрированным образом. Влияние на стоимость было поразительным. По сравнению со средними показателями по региону, пациенты клиники позвоночника Вирджинии Мейсон пропускают меньше рабочих дней (4,3 против 9 за один эпизод) и нуждаются в меньшем количестве посещений физиотерапевта (4,4 против 8.8). Кроме того, использование МРТ для оценки боли в пояснице снизилось на 23% с момента открытия клиники в 2005 году, даже несмотря на то, что результаты улучшились. Более качественный уход фактически снизил затраты, и мы вернемся к этому вопросу позже. Вирджиния Мейсон также увеличила доход за счет повышения производительности, вместо того, чтобы полагаться на большее количество платных посещений, чтобы увеличить доход от ненужных или дублирующих анализов и ухода. Клиника принимает около 2300 новых пациентов в год по сравнению с 1404 при старой системе, и это делается в том же помещении и с тем же количеством сотрудников.
Везде, где существуют IPU, мы находим аналогичные результаты — более быстрое лечение, лучшие результаты, более низкие затраты и, как правило, увеличение доли рынка в этом состоянии. Но таких результатов можно добиться только за счет реструктуризации работы. Простое размещение сотрудников в одном здании или установка вывески с объявлением о Центре передового опыта или институте не окажут большого влияния.
ИзначальноIPU использовались для лечения определенных заболеваний, таких как рак груди и эндопротезирование суставов.Сегодня IPU, связанные с состоянием, быстро распространяются во многих областях оказания неотложной и хронической помощи, от трансплантации органов до ухода за плечом и психических расстройств, таких как расстройства пищевого поведения.
Дополнительная литература
Недавно мы применили модель IPU к первичной медико-санитарной помощи (см. Michael E. Porter, Erika A. Pabo и Thomas H. Lee, «Redesigning Primary Care», Health Affairs, March 2013). По самой своей природе первичная медико-санитарная помощь носит целостный характер и учитывает все состояния здоровья и потребности пациента.Сегодняшняя практика первичной медико-санитарной помощи применяет общую организационную структуру для ведения очень широкого круга пациентов, от здоровых взрослых до слабых пожилых людей. Сложность удовлетворения их разнородных потребностей очень затруднила повышение ценности в первичной медико-санитарной помощи — например, разнородные потребности делают измерение результатов практически невозможным.
В системе первичной медико-санитарной помощи IPU представляют собой многопрофильные бригады, организованные для обслуживания групп пациентов с аналогичными потребностями в первичной и профилактической помощи — например, пациентов со сложными хроническими заболеваниями, такими как диабет, или пожилых пациентов с ограниченными возможностями.Разным группам пациентов требуются разные бригады, разные типы услуг и даже разные места оказания помощи. Им также требуются услуги, направленные на непосредственное рассмотрение решающей роли изменения образа жизни и профилактической помощи в результатах и затратах, и эти услуги должны быть адаптированы к общим обстоятельствам пациентов. Внутри каждой группы пациентов может быть создана соответствующая клиническая бригада, профилактические услуги и обучение для повышения ценности, а результаты станут измеримыми.
Этот подход уже начинает применяться к высокорисковым и дорогостоящим пациентам через так называемые медицинские дома, ориентированные на пациента.Но возможность существенно повысить ценность первичной медико-санитарной помощи гораздо шире. Например, в компании Geisinger Health System в Пенсильвании в уходе за пациентами с хроническими заболеваниями, такими как диабет и сердечные заболевания, участвуют не только врачи и другие клиницисты, но и фармацевты, которые несут основную ответственность за соблюдение и корректировку лекарств. Включение фармацевтов в бригады привело к меньшему количеству инсультов, ампутаций, посещений отделений неотложной помощи и госпитализаций, а также к повышению эффективности в отношении других результатов, которые важны для пациентов.
2: Измерение результатов и затрат для каждого пациента
Для быстрого улучшения в любой области требуется оценка результатов — известный принцип управления. Команды совершенствуются и преуспевают, отслеживая прогресс с течением времени и сравнивая свою производительность с результатами коллег внутри и за пределами своей организации. Действительно, тщательное измерение ценности (результатов и затрат), возможно, является самым важным шагом в улучшении здравоохранения. Где бы мы ни наблюдали систематическое измерение результатов в сфере здравоохранения, независимо от страны, мы видим, что эти результаты улучшаются.
Однако реальность такова, что подавляющее большинство поставщиков медицинских услуг (и страховщиков) не отслеживают ни исходы, ни затраты в зависимости от состояния здоровья отдельных пациентов. Например, хотя во многих учреждениях есть «центры боли в спине», немногие могут рассказать вам о результатах своих пациентов (например, о времени их возвращения к работе) или о фактических ресурсах, используемых для лечения этих пациентов в течение всего цикла лечения. Эта удивительная правда во многом объясняет, почему десятилетия реформ здравоохранения не изменили траекторию ценностей в системе.
Когда измерение результатов — это , оно редко выходит за рамки отслеживания нескольких областей, таких как смертность и безопасность. Вместо этого «измерение качества» тяготеет к наиболее легко измеряемым и наименее спорным показателям. Большинство показателей качества не измеряют качество; скорее, это меры процесса, которые фиксируют соблюдение практических рекомендаций. Оценки HEDIS (набор данных и информации об эффективности здравоохранения) полностью состоят из показателей процесса, а также простых для измерения клинических показателей, которые не соответствуют фактическим результатам.В случае диабета, например, медработники измеряют надежность своих проверок холестерина ЛПНП и уровней гемоглобина A1c, даже если для пациентов действительно важно то, могут ли они потерять зрение, нуждаться в диализе, перенести инфаркт или инсульт или перенести инсульт. ампутация. Немногие медицинские организации пока оценивают, как их пациенты с диабетом достигают всех важных результатов.
Неудивительно, что общественность остается безразличной к показателям качества, которые могут определять надежность и репутацию поставщика, но мало говорят о том, как на самом деле делают его пациенты.Единственно верные критерии качества — это результаты, которые важны для пациентов. И когда эти результаты собираются и публикуются, поставщики услуг сталкиваются с огромным давлением — и сильными стимулами — с целью улучшения и внедрения передовых практик, что приведет к улучшению результатов. Возьмем, к примеру, Закон об успешности и сертификации клиник по лечению бесплодия от 1992 года, согласно которому все клиники, выполняющие процедуры вспомогательных репродуктивных технологий, в частности экстракорпоральное оплодотворение, предоставляли в Центры по контролю за заболеваниями свои показатели живорождений и другие показатели.После того, как CDC начал публиковать эти данные в 1997 году, улучшения в этой области были быстро приняты, и показатели успешности для всех клиник, больших и малых, неуклонно улучшались. (См. Выставку «Измерение результатов и отчетность по стимулированию улучшения».)
Измерение результатов, важных для пациентов.
Результаты следует оценивать по состоянию здоровья (например, диабет), а не по специальности (подиатрия) или вмешательству (обследование глаз). Результаты должны охватывать полный цикл лечения данного состояния и отслеживать состояние здоровья пациента после завершения лечения.Результаты, которые важны для пациентов с определенным заболеванием, делятся на три уровня. (Подробнее см. Статью Майкла Портера «Измерение результатов для здоровья: иерархия результатов», Медицинский журнал Новой Англии, декабрь 2010 г.) Уровень 1 включает в себя достигнутый статус здоровья. Конечно, пациентов волнует уровень смертности, но они также обеспокоены своим функциональным статусом. В случае лечения рака простаты, например, пятилетняя выживаемость обычно составляет 90% или выше, поэтому пациенты больше заинтересованы в эффективности их поставщиков в отношении важнейших функциональных результатов, таких как недержание мочи и сексуальная функция, где варьируется между поставщиками. намного лучше.
Результаты уровня 2 связаны с характером цикла ухода и восстановления. Например, высокие показатели повторной госпитализации и частые «приходы в норму» в отделениях неотложной помощи на самом деле не могут ухудшить долгосрочную выживаемость, но они дороги и разочаровывают как медработников, так и пациентов. Уровень дискомфорта во время ухода и время, необходимое для возвращения к нормальной деятельности, также имеют большое значение для пациентов. Значительные задержки перед посещением специалиста по поводу потенциально опасной жалобы могут вызвать ненужное беспокойство, в то время как задержки в начале лечения продлевают возвращение к нормальной жизни.Даже когда функциональные результаты эквивалентны, пациенты, чей процесс лечения является своевременным и свободным от хаоса, путаницы и ненужных неудач, получают гораздо лучший уход, чем те, кто сталкивается с задержками и проблемами на этом пути.
Результаты Уровня 3 относятся к устойчивости здоровья. Замена тазобедренного сустава на два года хуже, чем на 15 лет, как с точки зрения пациента, так и с точки зрения врача.
Измерение полного набора важных результатов необходимо для лучшего удовлетворения потребностей пациентов.Это также один из самых мощных средств снижения затрат на здравоохранение. Если функциональные результаты Уровня 1 улучшаются, затраты неизменно снижаются. Если какие-либо результаты Уровня 2 или 3 улучшаются, затраты неизменно снижаются. Например, проведенное в Германии исследование 2011 года показало, что годовые затраты на последующее наблюдение после полной замены тазобедренного сустава были на 15% ниже в больницах с исходами выше среднего, чем в больницах с исходами ниже среднего, и на 24% ниже, чем в очень низких. — объемные больницы, в которых провайдеры имеют относительно небольшой опыт замены тазобедренного сустава.Не имея возможности последовательно измерять важные результаты, мы теряем, пожалуй, самый мощный рычаг снижения затрат.
За последние полдюжины лет все больше провайдеров начали применять истинное измерение результатов. В результате улучшилась репутация многих лидеров и их доля на рынке. Появляется желанная конкуренция, чтобы стать наиболее полным и прозрачным поставщиком услуг по измерению результатов.
Дополнительная литература
Клиника Кливленда является одним из таких пионеров, впервые опубликовавшим свои данные о смертности при кардиохирургических операциях, а затем потребовав измерения результатов во всей организации.Сегодня клиника издает 14 различных «книг результатов», в которых сообщается об эффективности лечения растущего числа состояний (например, рака, неврологических и сердечных заболеваний). Диапазон измеряемых результатов остается ограниченным, но клиника расширяет свои усилия, и другие организации следуют ее примеру. На индивидуальном уровне IPU начинают усилия многочисленные провайдеры. В Центре позвоночника Дартмута-Хичкока, например, теперь публикуются оценки пациентов по боли, физическому состоянию и инвалидности для хирургического и нехирургического лечения через три, шесть, 12 и 24 месяца для каждого типа заболевания нижней части спины.
Провайдеры улучшают свое понимание того, какие результаты следует измерять и как собирать, анализировать и сообщать данные о результатах. Например, некоторые из наших коллег из Partners HealthCare в Бостоне тестируют инновационные технологии, такие как планшетные компьютеры, веб-порталы и телефонные интерактивные системы, для сбора данных о результатах у пациентов после кардиохирургических операций или тех, кто живет с хроническими заболеваниями, такими как диабет. Результаты также начинают учитываться в реальном времени в процессе оказания помощи, что позволяет поставщикам услуг отслеживать прогресс, когда они взаимодействуют с пациентами.
Чтобы ускорить всестороннее и стандартизованное измерение результатов в глобальном масштабе, мы недавно соучредили Международный консорциум по измерению результатов в отношении здоровья. ICHOM разрабатывает минимальные наборы результатов в зависимости от состояния здоровья, опираясь на международные регистры и передовой опыт поставщиков услуг. Он объединяет клинических лидеров со всего мира для разработки стандартных наборов результатов, а также собирает и распространяет передовой опыт в области сбора, проверки и отчетности данных о результатах.Подобно тому, как железные дороги сошлись на стандартной ширине колеи, а телекоммуникационная отрасль — на стандартах, позволяющих обмениваться данными, поставщики медицинских услуг во всем мире должны последовательно измерять результаты по условиям, чтобы обеспечить универсальное сравнение и стимулировать быстрое улучшение.
Измерение стоимости лечения.
Для области, в которой высокая стоимость является всеобъемлющей проблемой, отсутствие точной информации о затратах в сфере здравоохранения просто поразительно. Немногие врачи знают, сколько стоит каждый компонент лечения, не говоря уже о том, как затраты соотносятся с достигнутыми результатами.В большинстве медицинских организаций практически нет точной информации о стоимости полного цикла оказания помощи пациенту с тем или иным заболеванием. Вместо этого большинство систем учета затрат в больницах основаны на отделениях, а не на пациентах, и предназначены для выставления счетов за транзакции, возмещаемые по контрактам с оплатой за услуги. В мире, где комиссии продолжают расти, это имеет смысл. Существующие системы также подходят для общего бюджета отделения, но они предоставляют только приблизительные и вводящие в заблуждение оценки фактических затрат на обслуживание отдельных пациентов и состояний.Например, распределение затрат часто основывается на затратах, а не на фактических затратах. Поскольку поставщики медицинских услуг сталкиваются с растущим давлением с целью снижения затрат и отчетности о результатах, существующие системы совершенно неадекватны.
Существующие системы калькуляции затрат подходят для общего бюджетирования отделения, но они дают только приблизительные и вводящие в заблуждение оценки фактических затрат на обслуживание отдельных пациентов и состояний.
Чтобы определить ценность, поставщики медицинских услуг должны измерять затраты на уровне медицинского состояния, отслеживая расходы, связанные с лечением этого состояния в течение полного цикла оказания помощи.Это требует понимания ресурсов, используемых при уходе за пациентом, включая персонал, оборудование и помещения; стоимость мощности поставки каждого ресурса; а также вспомогательные расходы, связанные с уходом, такие как ИТ и администрирование. Затем стоимость лечения заболевания можно сравнить с достигнутыми результатами.
Лучший метод понимания этих затрат — это расчет затрат по видам деятельности, основанный на времени, TDABC. Хотя на сегодняшний день он редко используется в здравоохранении, он начинает распространяться. Там, где применяется TDABC, он помогает поставщикам найти множество способов существенно снизить затраты без отрицательного влияния на результаты (а иногда даже их улучшения).Поставщики услуг достигают экономии 25% или более, используя такие возможности, как более эффективное использование производственных мощностей, более стандартизованные процессы, лучшее соответствие навыков персонала задачам, размещение медицинской помощи в учреждениях наиболее экономичного типа и многие другие.
Например, Вирджиния Мейсон обнаружила, что для хирурга-ортопеда или другого процедурного специалиста требуется 4 доллара в минуту для оказания услуги, 2 доллара для терапевта общего профиля и 1 доллар или меньше для практикующей медсестры или физиотерапевта.В свете этих различий в стоимости чрезвычайно важно сосредоточить время самых дорогих сотрудников на работе, в которой используется весь их набор навыков. (Подробнее см. Статью Роберта Каплана и Майкла Портера «Как преодолеть кризис затрат в здравоохранении», HBR, сентябрь 2011 г.)
Не понимая истинных затрат на лечение состояний пациентов, не говоря уже о том, как затраты связаны с результатами, организации здравоохранения летают вслепую, решая, как улучшить процессы и изменить структуру оказания помощи.Клиницисты и администраторы борются за произвольные сокращения, а не работают вместе над повышением ценности лечения. Поскольку правильные данные о затратах имеют решающее значение для преодоления множества препятствий, связанных с устаревшими процессами и системами, мы часто говорим скептически настроенным клиническим руководителям: «Учет затрат — ваш друг». Понимание истинных затрат, наконец, позволит клиницистам работать с администраторами над повышением ценности медицинской помощи — фундаментальной цели организаций здравоохранения.
3: Переход на пакетные платежи за циклы ухода
Ни одна из доминирующих моделей оплаты в здравоохранении — глобальное подушевое регулирование и плата за услуги — напрямую не способствует повышению ценности медицинской помощи.Глобальный подушный платеж, единый платеж для покрытия всех потребностей пациента, вознаграждает поставщиков за меньшие расходы, но не специально для улучшения результатов или ценности. Он также отделяет оплату от того, что поставщики могут напрямую контролировать. Плата за услуги парами оплачивается тем, что поставщики могут контролировать — сколько из своих услуг, таких как МРТ, они предоставляют, — но не в отношении общей стоимости или результатов. Провайдеры получают вознаграждение за увеличение объема, но это не обязательно увеличивает ценность.
Платежный подход, лучше всего согласованный со стоимостью, представляет собой пакетный платеж, который покрывает полный цикл лечения острых заболеваний, общую помощь при хронических состояниях в течение определенного периода (обычно год) или первичную и профилактическую помощь для определенной группы пациентов ( здоровые дети, например).Хорошо продуманные пакетные платежи напрямую способствуют командной работе и высокому вниманию. Оплата привязана к общему уходу за пациентом с определенным заболеванием, согласовывая оплату с тем, что команда может контролировать. Провайдеры получают выгоду от повышения эффективности при сохранении или улучшении результатов.
Надежные комбинированные модели оплаты должны включать: корректировку степени серьезности или соответствие критериям только для соответствующих критериям пациентов; гарантии ухода, согласно которым поставщик несет ответственность за предотвратимые осложнения, такие как инфекции после операции; положения о стоп-лоссах, снижающие риск событий с необычно высокой стоимостью; и обязательная отчетность о результатах.
Правительства, страховые компании и системы здравоохранения во многих странах переходят на применение комплексных подходов к оплате. Например, в 2009 году Совет графства Стокгольм инициировал такую программу для полной замены тазобедренного и коленного суставов у относительно здоровых пациентов. Результатом стали более низкие затраты, более высокая степень удовлетворенности пациентов и улучшение некоторых результатов. В Германии пакетные платежи за стационарное лечение в больнице, объединяющие все гонорары врачей и другие расходы, в отличие от моделей оплаты в США.S. — помогли удержать средний платеж за госпитализацию на уровне ниже 5000 долларов (по сравнению с более чем 19000 долларов в США, хотя пребывание в больнице в Германии в среднем на 50% дольше). К особенностям немецкой системы относятся гарантии медицинского обслуживания, в соответствии с которыми больница несет ответственность за расходы на повторную госпитализацию, связанные с первоначальным лечением.
В США пакетные платежи стали нормой при лечении трансплантации органов. Здесь обязательная отчетность о результатах сочетается с пакетами, чтобы усилить заботу команды, ускорить распространение инноваций и быстро улучшить результаты.Поставщики, которые использовали пакетные подходы на раннем этапе, выиграли. Например, программа UCLA по пересадке почки резко выросла с тех пор, как в 1986 году была впервые предложена комплексная ценовая договоренность с Kaiser Permanente, и вскоре после этого был предложен подход к оплате всем своим плательщикам. Его результаты являются одними из лучших в национальном масштабе, и доля UCLA на рынке трансплантации органов значительно расширилась.
Работодатели также используют пакетные платежи. В этом году Walmart представил программу, в которой она поощряет сотрудников, которым требуется кардиохирургия, позвоночник и некоторые другие операции, получать помощь у одного из шести поставщиков услуг по всей стране, каждый из которых имеет большой объем и послужной список отличных результатов: клиника Кливленда, Гейзингер, клиника Мэйо, больница Милосердия (в Спрингфилде, штат Миссури), Scott & White и Вирджиния Мейсон.Больницам возмещаются расходы на лечение в виде единой пакетной оплаты, которая включает в себя все расходы на врача и больницы, связанные как с стационарным, так и с амбулаторным до- и послеоперационным уходом. Сотрудники не несут наличных затрат на уход за собой — проезд, проживание и питание пациента и лица, осуществляющего уход, — до тех пор, пока операция проводится в одном из центров передового опыта. Программа находится в зачаточном состоянии, но ожидается, что Walmart и другие крупные работодатели будут расширять такие программы, чтобы повысить ценность для своих сотрудников, и будут стимулировать сотрудников к их использованию.Опытные работодатели поняли, что они должны выйти за рамки мер по сдерживанию расходов и укреплению здоровья, таких как доплата и наличие на территории медицинских и оздоровительных учреждений, и стать более сильной стороной в поощрении ценных поставщиков большим количеством пациентов.
По мере распространения моделей комплексных платежей способ оказания медицинской помощи будет меняться. Подумайте, как поставщики, участвующие в программе Walmart, меняют способы оказания медицинской помощи. По мере того как клинические руководители определяют процессы, связанные с уходом за пациентами, живущими за пределами их непосредственного проживания, они учатся лучше координировать уход со всеми местными врачами для пациентов.Они также ставят под сомнение существующие практики. Например, во многих больницах пациенты обычно возвращаются к кардиохирургу через шесть-восемь недель после операции, но поездки за город трудно оправдать пациентам без очевидных осложнений. Решив отказаться от этих посещений, врачи поняли, что, возможно, местные пациенты также не нуждаются в обычных послеоперационных посещениях.
Поставщики услуг по-прежнему нервничают по поводу пакетных платежей, ссылаясь на опасения, что неоднородность пациентов может не полностью отражаться в возмещении, и что отсутствие точных данных о затратах на уровне состояния может создать финансовые риски.Эти опасения законны, но они присутствуют в любой модели возмещения расходов. Мы полагаем, что со временем опасения исчезнут, по мере того, как растет изощренность и появляется все больше свидетельств того, что использование платежей, связанных с предоставлением ценности, отвечает экономическим интересам поставщиков. Провайдеры будут использовать пакеты как инструмент для увеличения объема и повышения ценности.
4: Интеграция систем оказания медицинской помощи
Большая и постоянно растущая доля медицинских услуг предоставляется многопрофильными организациями здравоохранения.В 2011 году 60% всех больниц США были частью таких систем, по сравнению с 51% в 1999 году. В 2011 году на многопрофильные медицинские организации приходилось 69% всех госпитализаций. Сегодня эти пропорции еще выше. К сожалению, большинство многосайтовых организаций не являются настоящими системами доставки, по крайней мере, пока, а являются свободными конфедерациями в основном автономных подразделений, которые часто дублируют услуги. Существуют огромные возможности для повышения ценности, поскольку поставщики интегрируют системы, чтобы исключить фрагментацию и дублирование помощи и оптимизировать типы помощи, предоставляемой в каждом месте.
Для достижения настоящей системной интеграции организациям необходимо решить четыре связанных набора вариантов: определение объема услуг, концентрация объема в меньшем количестве мест, выбор правильного местоположения для каждой линии обслуживания и интеграция ухода за пациентами в разных местах. Политика перераспределения медицинской помощи остается сложной, учитывая инстинкт большинства поставщиков услуг, направленных на сохранение статус-кво и защиту своей территории. Вот несколько сомнительных вопросов, позволяющих оценить аппетит членов правления и руководителей систем здравоохранения к преобразованиям: Готовы ли вы отказаться от линий обслуживания, чтобы повысить ценность ухода за пациентами? Перемещение линий обслуживания на столе?
Определите объем услуг.
Отправной точкой для системной интеграции является определение общего объема услуг, которые поставщик может эффективно предоставлять, а также сокращение или устранение линий обслуживания, где они не могут реально достичь высокой ценности. Для местных поставщиков это может означать выход или установление партнерских отношений в рамках сложных направлений обслуживания, таких как кардиохирургия или лечение редких онкологических заболеваний. Для академических медицинских центров, которые имеют более обеспеченные ресурсы и персонал, это может означать минимизацию регулярных линий обслуживания и создание партнерств или связей с менее дорогостоящими поставщиками услуг в этих областях.Хотя ограничение диапазона предлагаемых услуг традиционно было неестественным поступком в сфере здравоохранения — где организации стремятся делать все для всех, — переход к системе предоставления услуг, основанной на ценностях, потребует такого выбора.
Сконцентрируйте объем в меньшем количестве мест.
Во-вторых, поставщики должны сконцентрировать уход за каждым из состояний, которые они лечат, в меньшем количестве мест. Заявленное обещание ориентированного на потребителя медицинского обслуживания — «Мы делаем все, что вам нужно, рядом с вашим домом или рабочим местом» — было хорошим маркетинговым ходом, но плохой стратегией создания ценности.Концентрирующий объем имеет важное значение для формирования интегрированных практических единиц и улучшения показателей.
Многочисленные исследования подтверждают, что объем при определенном заболевании имеет значение. Поставщики медицинских услуг со значительным опытом лечения того или иного заболевания имеют лучшие результаты, а также сокращаются расходы. Например, недавнее исследование взаимосвязи между объемом больниц и операционной смертностью при хирургических вмешательствах с высоким риском рака показало, что по мере увеличения объемов больниц шансы на смерть пациента в результате операции падали на 67%. .Таким образом, пациентам часто гораздо лучше путешествовать на большие расстояния, чтобы получить помощь в тех местах, где есть бригады с большим опытом в их состоянии. Это часто означает проезжать мимо ближайших больниц.
Организации, которые быстро прогрессируют в принятии программы ценностей, получат огромные выгоды, даже если нормативные изменения будут медленными.
Концентрирование объема — один из самых сложных шагов для многих организаций, поскольку он может угрожать как престижу, так и врачебной сфере.Тем не менее, преимущества концентрации могут изменить правила игры. В 2009 году город Лондон поставил перед собой задачу улучшить выживаемость и перспективы для пациентов с инсультом, обеспечив заботу о пациентах настоящими IPU — специализированными, современными командами и учреждениями, включая неврологов, которые были экспертами в лечении инсульта. . Их называли отделениями для лечения гиперострого инсульта или HASU. В то время в Лондоне было слишком много больниц, оказывающих помощь в связи с острым инсультом (32 из них), чтобы в какой-либо из них могли работать большие объемы лечения. UCL Partners, система оказания медицинских услуг, включающая шесть хорошо известных учебных больниц, обслуживающих центральную часть Лондона, имела две больницы, оказывающие помощь при инсульте, — больницу Лондонского университетского колледжа и больницу Royal Free, — расположенных менее чем в трех милях друг от друга.Университетский колледж был выбран для размещения нового инсультного отделения. Неврологи Royal Free начали свою практику в Университетском колледже, а невролог Royal Free был назначен главным руководителем программы лечения инсульта. Позже UCL Partners перевела всю экстренную сосудистую хирургию и сложные операции на аорте в Royal Free.
Эти шаги стали убедительным сигналом о том, что UCL Partners готова сконцентрировать объемы для увеличения стоимости. Число случаев инсульта, пролеченных в Университетском колледже, выросло с 200 в 2008 году до более 1400 в 2011 году.Теперь все пациенты с инсультом могут пройти быструю оценку у высококвалифицированных неврологов и начать выздоровление под присмотром медсестер, которые являются экспертами в предотвращении осложнений, связанных с инсультом. После сдвига смертность, связанная с инсультами в Университетском колледже, снизилась примерно на 25%, а затраты на пациента снизились на 6%.
Выберите правильное место для каждой услуги.
Третий компонент системной интеграции — это предоставление определенных услуг в местах с наибольшей стоимостью.Менее сложные условия и рутинные услуги должны быть переведены из учебных больниц в более дешевые учреждения с соответствующей установкой платы. Существуют огромные возможности повышения ценности, если согласовать сложность и необходимые навыки с ресурсоемкостью места, что не только оптимизирует затраты, но также повысит эффективность использования персонала и производительность. Детская больница Филадельфии, например, решила прекратить выполнение рутинных тимпаностомий (введение трубок в барабанные перепонки детей, чтобы уменьшить скопление жидкости и риск заражения) в своем основном учреждении и переместила эти услуги в пригородные амбулаторные хирургические учреждения.Совсем недавно в больнице применили тот же подход к простому лечению гипоспадии, урологической процедуре. Перемещение таких служб сократило расходы и освободило операционные и персонал учебной больницы для более сложных процедур. По оценке руководства, общее сокращение затрат в результате перехода составило от 30% до 40%.
Во многих случаях текущие схемы возмещения расходов по-прежнему вознаграждают поставщиков за оказание услуг в условиях больницы, предлагая даже более высокие платежи, если больница является академическим медицинским центром — еще один пример того, как существующие модели возмещения работают против стоимости.Но времена взимания более высокой платы за рутинные услуги в условиях высокой стоимости быстро подходят к концу. (Снова см. Врезку «Зачем менять сейчас?»)
Интегрируйте обслуживание в разных местах.
Последним компонентом интеграции системы здравоохранения является интеграция ухода за отдельными пациентами в разных местах. По мере того, как поставщики услуг распределяют услуги в рамках цикла обслуживания по местам, они должны научиться связывать воедино лечение пациентов на этих участках. Помощь должна направляться IPU, но не обязательно, чтобы повторяющиеся услуги оказывались в одном месте.Например, пациенты с болью в пояснице могут пройти первоначальную оценку и, при необходимости, операцию, от централизованной бригады IPU, занимающейся отделением позвоночника, но могут продолжить физиотерапию ближе к дому. Однако, где бы ни оказывались услуги, МПС управляет полным циклом ухода. Интегрированные механизмы, такие как назначение одного капитана группы врачей для каждого пациента и принятие общего расписания и других протоколов, помогают гарантировать, что хорошо скоординированная, многопрофильная помощь оказывается рентабельной и удобной.
5: Расширение географического охвата
Медицинское обслуживание остается в основном местным, и даже академические медицинские центры в основном обслуживают свои непосредственные географические районы. Однако, если необходимо существенно увеличить стоимость в больших масштабах, лучшие поставщики услуг для конкретных медицинских состояний должны обслуживать гораздо большее количество пациентов и расширять свой охват за счет стратегического расширения превосходных IPU. Покупка больниц или практик с полным спектром услуг в новых географических регионах — это редко выход.Географическое расширение должно быть направлено на повышение ценности, а не только на увеличение объема.
Целевое географическое расширение ведущих поставщиков услуг быстро увеличивается, и десятки организаций, таких как Vanderbilt, Texas Children’s, Детская больница Филадельфии, Онкологический центр доктора медицины Андерсона и многие другие, предпринимают смелые шаги для обслуживания пациентов в широком географическом регионе.
Географическое расширение принимает две основные формы. Первая — это модель со ступицей и спицами. Для каждого МПС созданы вспомогательные средства, которые по крайней мере частично укомплектованы клиницистами и другим персоналом, нанятым головной организацией.В наиболее эффективных моделях некоторые врачи меняются местами, что помогает сотрудникам во всех учреждениях чувствовать себя частью команды. По мере того, как расширение перемещается в совершенно новый регион, строится или приобретается новый хаб IPU.
Пациенты часто проходят первоначальную оценку и разрабатывают план лечения в центре, но часть или большая часть лечения осуществляется в более удобных (и экономически эффективных) местах. Спутники обеспечивают менее сложную помощь, а сложные случаи передаются в хаб.Если возникают осложнения, эффективное лечение которых выходит за рамки возможностей вспомогательного учреждения, лечение пациента передается в центр. Конечным результатом является существенное увеличение числа пациентов, которых может обслуживать превосходный IPU.
Эта модель становится все более распространенной среди ведущих онкологических центров. У доктора медицины Андерсона, например, есть четыре вспомогательных центра в районе Большого Хьюстона, где пациенты проходят химиотерапию, лучевую терапию и, в последнее время, операции небольшой сложности под наблюдением центрального IPU.Стоимость лечения в региональных учреждениях оценивается примерно на треть меньше, чем аналогичное лечение в основном учреждении. К 2012 году 22% лучевой терапии и 15% всего химиотерапевтического лечения проводились в региональных центрах, а также около 5% операций. По оценкам высшего руководства, 50% сопоставимых медицинских услуг, которые в настоящее время все еще выполняются в центре, можно было бы перенести на вспомогательные объекты — значительная неиспользованная возможность.
Вторая развивающаяся модель географического расширения — это клиническая принадлежность, при которой МПС сотрудничает с поставщиками услуг на уровне сообщества или другими местными организациями, используя свои помещения, а не добавляя мощности.МПС обеспечивает управленческий надзор за клинической помощью, и некоторые сотрудники клинического профиля, работающие в филиале, могут быть наняты родительским МПС. MD Anderson использует этот подход в своем партнерстве с Banner Phoenix. Гибридные модели включают подход, принятый MD Anderson в его региональной вспомогательной программе, которая сдает в аренду амбулаторные учреждения, расположенные на территории общественных больниц, и использует операционные в этих больницах, а также другие стационарные и вспомогательные услуги по мере необходимости.
Местные филиалы извлекают выгоду из знаний, опыта и репутации материнского МПС — преимуществ, которые часто увеличивают их долю на местном рынке.IPU расширяет свой региональный охват и бренд, а также получает выгоду от платы за управление, совместного дохода или дохода от совместного предприятия и направления сложных дел.
Институт сердца и сосудов клиники Кливленда, ведущий МПС в области кардиологической и сосудистой помощи, имеет 19 филиалов больниц на восточном побережье. Такие успешные клинические ассоциации, как эти, являются надежными — это не просто витрины с новыми вывесками и маркетинговыми кампаниями — и предполагают тщательный надзор со стороны врачей и медсестер головной организации, а также строгое соблюдение ее практических моделей и систем измерения.Со временем результаты стандартных случаев в филиалах клиники стали приближаться к конечным результатам.
Быстро расширяющаяся партнерская сетьVanderbilt иллюстрирует многочисленные возможности, которые возникают из-за того, что партнерские отношения признают сильные стороны каждого партнера. Например, Вандербильт поощрял филиалов развивать несложные акушерские услуги, которые когда-то могли предоставляться в академическом медицинском центре, в то время как филиалы создали совместные предприятия с Вандербильтом для оказания помощи при некоторых сложных состояниях на своей территории.
6: Создание платформы информационных технологий
Предыдущие пять компонентов программы ценностей сильно подкрепляются шестым: вспомогательной платформой информационных технологий. Исторически ИТ-системы здравоохранения были разделены по отделам, местоположению, типу услуг и типу данных (например, изображения). Часто ИТ-системы усложняют, а не поддерживают комплексную междисциплинарную помощь. Это потому, что ИТ — это всего лишь инструмент; автоматизация неработающих процессов предоставления услуг только повышает эффективность неработающих процессов.Но правильный вид ИТ-системы может помочь частям МПС работать друг с другом, обеспечить возможность измерения и новые подходы к возмещению расходов, а также связать части хорошо структурированной системы доставки вместе.
ИТ-платформа, повышающая ценность, состоит из шести основных элементов:
Он ориентирован на пациентов.
Система отслеживает пациентов через службы, места и время для полного цикла лечения, включая госпитализацию, амбулаторные посещения, тестирование, физиотерапию и другие вмешательства.Данные собираются по пациентам, а не по отделениям, отделениям или местам.
Он использует определения общих данных.
Терминология и поля данных, относящиеся к диагнозу, лабораторным показателям, лечению и другим аспектам лечения, стандартизированы, поэтому все говорят на одном языке, что позволяет понимать данные, обмениваться ими и запрашивать их по всей системе.
Он включает в себя все типы данных о пациентах.
Записи врачей, изображения, заказы на химиотерапию, лабораторные анализы и другие данные хранятся в одном месте, так что каждый, кто участвует в лечении пациента, имеет полное представление.
Медицинская карта доступна для всех сторон, участвующих в оказании помощи.
Сюда входят лечащие врачи и сами пациенты. Простой вопрос «стресс-теста» для оценки доступности данных в ИТ-системе: могут ли медсестры видеть записи врачей, и наоборот? Сегодня почти для всех систем доставки ответ — «нет». Поскольку различные типы клиницистов становятся настоящими членами команды — например, работая вместе в IPU, — обмен информацией должен стать обычным делом.Правильный вид медицинской карты также должен означать, что пациенты должны предоставлять только один набор информации о пациенте и что у них есть централизованный способ назначать приемы, пополнять рецепты и общаться с клиницистами. И это должно упростить опрос пациентов об определенных типах информации, относящейся к их уходу, например, об их функциональном статусе и уровне боли.
Система включает шаблоны и экспертные системы для каждого медицинского состояния.
Шаблоныпозволяют группам МПС проще и эффективнее вводить и находить данные, выполнять процедуры, использовать стандартные наборы заказов и измерять результаты и затраты.Экспертные системы помогают клиницистам определить необходимые шаги (например, последующее наблюдение за ненормальным тестом) и возможные риски (например, взаимодействия лекарственных средств, которые могут быть упущены, если данные просто записаны в виде произвольного текста).
Архитектура системы позволяет легко извлекать информацию.
В системах повышения ценности данные, необходимые для измерения результатов, отслеживания затрат, ориентированных на пациента, и контроля факторов риска для пациента, могут быть легко извлечены с помощью обработки естественного языка. Такие системы также дают пациентам возможность сообщать о результатах лечения не только после его завершения, но и во время лечения, что позволяет принимать более обоснованные клинические решения.Даже в самых современных системах сегодня критически важные возможности по созданию и извлечению таких данных остаются недостаточно развитыми. В результате стоимость измерения результатов и затрат неоправданно увеличивается.
Клиника Кливленда — поставщик, который сделал электронную запись важной составляющей своей стратегии «Пациенты превыше всего», преследуя практически все эти цели. Сейчас он движется к тому, чтобы предоставить пациентам полный доступ к записям врача — еще один способ улучшить уход за пациентами.
Начало работы
Шесть компонентов программы ценностей различны, но взаимно усиливают друг друга. Объединение в МПС упрощает надлежащее измерение результатов и затрат. Благодаря лучшему измерению результатов и затрат стало проще устанавливать и согласовывать групповые платежи. Общая ИТ-платформа обеспечивает эффективное сотрудничество и координацию внутри групп МПС, а также упрощает извлечение, сравнение и составление отчетов о результатах и данных о затратах. При наличии комплексных цен у МПС есть более сильные стимулы работать в команде и повышать ценность медицинской помощи.И так далее.
Реализация программы ценностей — это не разовая задача; это бессрочное обязательство. Это путь, в который медики вступают, начиная с принятия ценностной цели, прежде всего культуры пациентов и ожидания постоянного, измеримого улучшения. Путешествие требует сильного лидерства, а также приверженности реализации всех шести компонентов ценностной повестки дня. Для большинства провайдеров создание IPU и измерение результатов и затрат должны стать ведущими.
К настоящему времени должно быть ясно, что организации, которые быстро продвигаются по внедрению программы ценностей, получат огромные выгоды, даже если нормативные изменения будут медленными.По мере улучшения результатов МПС улучшится их репутация и, следовательно, количество их пациентов. Обладая инструментами для управления и снижения затрат, поставщики смогут поддерживать экономическую жизнеспособность даже в период стабилизации возмещения, а в конечном итоге его сокращение. Поставщики, которые концентрируют внимание на объемах, будут управлять эффективным циклом, в котором команды с большим опытом и лучшими данными быстрее повышают ценность, привлекая еще больший объем. Превосходные МПС будут рассматриваться как предпочтительные партнеры, позволяющие им расширяться в своих местных регионах и за их пределами.
Поставщикам с неработающими врачами будет сложно сохранить долю рынка, если их неспособность работать вместе препятствует прогрессу в повышении стоимости. Больницам, в которых работают частнопрактикующие врачи, придется научиться работать в команде, чтобы оставаться жизнеспособными. Измерение результатов, вероятно, станет первым шагом к сосредоточению всеобщего внимания на самом важном. Все заинтересованные стороны в сфере здравоохранения должны сыграть важную роль. (См. Врезку «Дальнейшие действия: другие роли заинтересованных сторон».) Тем не менее, поставщики услуг должны быть в центре внимания.Их советы директоров и старшие руководители должны обладать видением и смелостью, чтобы придерживаться программы ценностей, а также дисциплиной, чтобы преодолевать неизбежное сопротивление и сбои, которые в результате возникнут. Клиницисты должны отдавать приоритет потребностям пациентов и их ценностям над желанием сохранить свою традиционную автономию и методы работы.
Провайдеры, которые цепляются за сегодняшнюю сломанную систему, станут динозаврами. Репутация, основанная на восприятии, а не на реальных результатах, исчезнет.Сохранение текущей структуры затрат и цен в условиях большей прозрачности и снижения уровня возмещения затрат будет невозможно. Те организации — большие и малые, общественные и академические — которые могут овладеть программой ценностей, будут вознаграждены финансовой жизнеспособностью и единственной репутацией, которая имеет значение в здравоохранении — превосходными результатами и гордостью за ту ценность, которую они приносят.
Версия этой статьи появилась в выпуске Harvard Business Review за октябрь 2013 г.Квалификационные стандарты поставщиков медицинских услуг на дому штата Нью-Йорк для групп пациентов с хроническим медицинским и поведенческим здоровьем
В соответствии с подходом штата Нью-Йорк к внедрению системы здравоохранения на дому, поставщик медицинских услуг на дому является центральным звеном для оказания помощи, ориентированной на пациента, и несет ответственность за сокращение предотвратимых затрат на медицинское обслуживание, в частности, предотвратимых госпитализаций / повторных госпитализаций и предотвратимых посещений пунктов неотложной помощи; обеспечение своевременного последующего наблюдения после выписки и улучшение результатов лечения пациентов путем обращения за первичной медицинской, специализированной и психиатрической помощью путем прямого предоставления или посредством договорных отношений с соответствующими поставщиками услуг комплексных интегрированных услуг.
Раздел 1945 (h) (4) Закона о социальном обеспечении определяет услуги на дому как «комплексные и своевременные высококачественные услуги» и включает следующие услуги на дому, которые должны предоставляться назначенными поставщиками медицинских услуг на дому:
- Комплексное лечение;
- Координация ухода и укрепление здоровья;
- Комплексный переходный уход из стационара в другие учреждения, включая соответствующее последующее наблюдение;
- Индивидуальная и семейная поддержка, включая уполномоченных представителей;
- Направление в службы общественной и социальной поддержки, если применимо; и
- Использование HIT для связывания услуг, если это возможно и целесообразно.
Хотя существует потенциальная возможность более широкого применения, следующие временные стандарты для поставщиков медицинских услуг на дому сосредоточены на обслуживании участников с психическими расстройствами и / или хроническими заболеваниями и не были специально адаптированы для удовлетворения потребностей пациентов с ограниченными возможностями развития или пациентов, находящихся на длительном лечении. населения.
Общая квалификация
- Поставщики медицинских услуг / планы на дому должны быть зарегистрированы (или иметь право на участие) в программе Medicaid штата Нью-Йорк и соглашаться соблюдать все требования программы Medicaid.
- Поставщики медицинских услуг на дому могут предоставлять услуги на дому либо напрямую, либо по субподряду. Поставщик медицинских услуг остается ответственным за все требования программы медицинского дома, включая услуги, предоставляемые субподрядчиком.
- Координация ухода и интеграция медицинских услуг будет обеспечиваться всем участникам медицинских учреждений междисциплинарной командой поставщиков, где уход за каждым человеком находится под руководством специального менеджера по уходу, который несет ответственность за обеспечение доступа к медицинским и психиатрическим услугам. и социальная поддержка по месту жительства, как это определено в плане обслуживания зачисленных участников.
- Больницы, входящие в сеть медицинских учреждений, должны иметь процедуры для направления любого имеющего на это право человека с хроническими заболеваниями, который обращается или нуждается в лечении в отделении неотложной помощи больницы, к назначенному DOH поставщику медицинских услуг на дому.
- Поставщики медицинских услуг на дому должны соответствовать следующим основным требованиям медицинского учреждения, как описано ниже *. Поставщики медицинских услуг должны предоставить письменную документацию, которая четко демонстрирует, как выполняются требования.
* Обратите внимание, когда указывается физическое лицо / пациент / участник, если это применимо, термин взаимозаменяем с опекуном.
I. Комплексное лечение
Существуют политики и процедуры для создания, документирования, выполнения и обновления индивидуального, ориентированного на пациента плана лечения для каждого человека.
- 1а. Разработана комплексная оценка состояния здоровья, которая выявляет потребности в медицинских, психических, химических и социальных услугах.
- 1б. Индивидуальный план ухода включает в себя весь спектр медицинских услуг, услуг по охране психического здоровья, реабилитации, долгосрочного ухода и социальных услуг и четко определяет врача / практикующую медсестру первичного звена, специалиста (-ов), поставщика (-ов) психиатрической помощи, медицинского обслуживания. менеджер и другие поставщики, непосредственно участвующие в уходе за пациентом.
- 1с. Человек (или его опекун) играет центральную и активную роль в разработке и выполнении своего плана ухода и должен соглашаться с целями, вмешательствами и временными рамками, содержащимися в плане.
- 1г. В индивидуальном плане медицинского обслуживания четко указаны первичные, специализированные, поведенческие и общественные сети, а также поддержка, отвечающая их потребностям.
- 1д. В индивидуальном плане ухода за пациентом четко указаны члены семьи и другие лица, оказывающие помощь пациенту. Семья и другие виды поддержки включены в план и выполнение ухода по запросу человека.
- 1ф. В индивидуальном плане ухода четко определены цели и временные рамки для улучшения здоровья пациента и состояния здоровья, а также вмешательства, которые приведут к этому эффекту.
- 1г. Индивидуальный план ухода должен включать информационно-просветительские мероприятия и мероприятия по взаимодействию, которые будут способствовать привлечению пациентов к уходу и обеспечению непрерывности ухода.
- 1ч . Индивидуальный план ухода включает периодическую переоценку индивидуальных потребностей и четко определяет прогресс пациента в достижении целей и изменения в плане ухода, основанные на изменениях потребностей пациента.
II. Координация ухода и укрепление здоровья
- 2а. Поставщик медицинских услуг на дому несет ответственность за привлечение и удержание пациентов, зачисленных в медицинские учреждения, на лечение; координация и организация предоставления услуг; поддержка соблюдения лечебных рекомендаций; а также мониторинг и оценка потребностей пациента, включая профилактику, оздоровление, медицинское, специализированное и поведенческое лечение, переход на другую помощь, а также социальные и общественные услуги, где это необходимо, посредством создания индивидуального плана ухода.
- 2б. Поставщик медицинских услуг на дому назначит каждому человеку специального менеджера по уходу, который будет отвечать за общее управление планом ухода за пациентом.Менеджер по уходу на дому четко указан в истории болезни пациента. У каждого человека, зарегистрированного в доме здоровья, будет один специальный менеджер по уходу, который несет общую ответственность и подотчетность за координацию всех аспектов ухода за пациентом. Человек не может быть зачислен более чем в одну программу управления медицинским обслуживанием, финансируемую программой Medicaid.
- 2с. Поставщик медицинских услуг на дому должен описать отношения и связь между назначенным менеджером по уходу и лечащими врачами, чтобы гарантировать, что менеджер по уходу может обсуждать с клиницистами по мере необходимости изменения в состоянии пациента, которые могут потребовать изменения лечения (т.е., письменные приказы и / или рецепты).
- 2г. Медицинский работник должен определить, как будет направляться уход за пациентом в случае предоставления противоречивого лечения.
- 2д. Поставщик медицинских услуг на дому имеет политику, процедуры и ответственность (договорные соглашения) для поддержки эффективного сотрудничества между первичной медико-санитарной помощью, специалистами и поставщиками психиатрических услуг, направлением к специалистам на основе фактических данных, последующим наблюдением и консультациями, которые четко определяют роли и обязанности.
- 2ф. Поставщик медицинских услуг на дому поддерживает непрерывность ухода и укрепления здоровья путем развития лечебных отношений с индивидуумом и междисциплинарной командой поставщиков.
- 2г. Поставщик медицинских услуг на дому поддерживает координацию ухода и способствует сотрудничеству путем организации регулярных встреч для рассмотрения случаев с участием всех членов междисциплинарной группы по графику, определяемому поставщиком медицинских услуг на дому.У поставщика медицинских услуг есть возможность использовать инструменты технологической конференц-связи, включая аудио-, видео- и / или развертываемые через Интернет решения, если для защиты PHI используются протоколы безопасности и меры предосторожности.
- 2ч. Поставщик медицинских услуг на дому обеспечивает круглосуточную доступность менеджера по медицинскому обслуживанию для предоставления информации и оказания неотложных консультационных услуг.
- 2i. Поставщик медицинских услуг на дому обеспечит доступность приоритетных встреч для пациентов, зачисленных на дому для получения медицинских и психиатрических услуг в рамках их сети поставщиков медицинских услуг на дому, чтобы избежать ненужного и ненадлежащего использования служб неотложной помощи и стационарных больничных услуг.
- 2j. Поставщик медицинских услуг на дому способствует укреплению здоровья и профилактике на основе фактических данных, связывая участников медицинских учреждений с ресурсами для прекращения курения, диабета, астмы, гипертонии, ресурсами самопомощи и другими услугами, основанными на индивидуальных потребностях и предпочтениях.
- 2к. У поставщика медицинских услуг на дому есть система для отслеживания и обмена информацией о пациентах и потребностях в уходе между поставщиками, а также для мониторинга результатов лечения пациентов и инициирования изменений в уходе, если это необходимо, для удовлетворения потребностей пациентов.
III. Комплексный переходный уход
- 3а. У поставщика медицинских услуг есть система, включающая в себя больницы и жилые / реабилитационные учреждения в их сети, чтобы оперативно уведомлять дом здоровья о поступлении и / или выписке пациента в / из отделения неотложной помощи, стационара или места проживания / реабилитации.
- 3б. У поставщика медицинских услуг на дому есть правила и процедуры, действующие с местными практикующими врачами, медицинскими учреждениями, включая отделения неотложной помощи, больницы и жилые / реабилитационные учреждения, поставщиками и местными службами, чтобы помочь обеспечить скоординированный и безопасный переход в уход за своими пациентами, которым требуется перевод в сайте ухода.
- 3с. Поставщик медицинских услуг использует HIT по мере возможности для облегчения междисциплинарного сотрудничества между всеми поставщиками, пациентом, семьей, лицами, обеспечивающими уход, и местными службами поддержки.
- 3д . У поставщика медицинских услуг есть систематический протокол последующего наблюдения для обеспечения своевременного доступа к последующим медицинским услугам после выписки, который включает как минимум получение краткой истории болезни от выписывающего учреждения, согласование приема лекарств, своевременные запланированные посещения рекомендованных амбулаторных поставщиков. , подтверждение менеджера по уходу с амбулаторным поставщиком о том, что пациент присутствовал на приеме, а также план оказания помощи и повторного привлечения пациента к лечению, если прием был пропущен.
IV. Поддержка пациентов и их семей
- 4а. Индивидуальный план ухода за пациентом отражает предпочтения пациента и его семьи или опекуна, образование и поддержку в отношении самоконтроля, самопомощь и другие ресурсы, если это необходимо.
- 4б. Индивидуальный план ухода за пациентом доступен каждому человеку и его семьям или другим лицам, осуществляющим уход, в зависимости от индивидуальных предпочтений.
- 4с. Поставщик медицинских услуг на дому использует поддержку со стороны сверстников, группы поддержки и программы самопомощи, чтобы повысить осведомленность пациентов о своем заболевании, вовлечении и способностях самоконтроля, а также улучшить приверженность назначенному лечению.
- 4г. Медицинский работник на дому обсуждает предварительные указания с зачисленными участниками и их семьями или опекунами.
- 4д. Медицинский работник дома общается и обменивается информацией с отдельными лицами, их семьями и другими лицами, обеспечивающими уход, с надлежащим учетом языка, грамотности и культурных предпочтений.
- 4ф. Поставщик медицинских услуг на дому предоставляет пациенту доступ к планам обслуживания и вариантам доступа к клинической информации.
V. Направление в службы общественной и социальной поддержки
- 5а. Поставщик медицинских услуг на дому определяет доступные ресурсы на уровне сообщества и активно управляет соответствующими направлениями, доступом, взаимодействием, последующими действиями и координацией услуг.
- 5б. Поставщик медицинских услуг на дому имеет политику, процедуры и ответственность (договорные соглашения) для поддержки эффективного сотрудничества с местными ресурсами, которые четко определяют роли и обязанности.
- 5с. План ухода должен включать в себя услуги на уровне общины и другие службы социальной поддержки, а также услуги здравоохранения, которые отвечают потребностям и предпочтениям пациента и способствуют достижению целей пациента.
VI. Использование информационных технологий здравоохранения для связи служб
Поставщики медицинских услуг на дому будут использовать доступные HIT и получать доступ к данным через региональную организацию по медицинской информации / квалифицированные субъекты для проведения этих процессов, насколько это возможно, в соответствии с первоначальными стандартами, указанными в пунктах 6a.-6д для реализации домов здоровья. Чтобы быть утвержденным в качестве поставщика медицинских услуг на дому, заявители должны предоставить план достижения окончательных стандартов, указанных в пунктах 6e.-6i. в течение восемнадцати (18) месяцев после начала программы.
Исходные стандарты
- 6а. Поставщик медицинских услуг на дому имеет структурированные информационные системы, политики, процедуры и практики для создания, документирования, выполнения и обновления плана ухода за каждым пациентом.
- 6б. У поставщика медицинских услуг на дому есть систематический процесс отслеживания тестов, лечения, услуг и направлений, который включен в план ухода за пациентом.
- 6с. Поставщик медицинских услуг на дому имеет систему медицинских записей, которая позволяет междисциплинарной команде поставщиков медицинских данных и плану лечения пациента, а также позволяет управлять населением и выявлять пробелы в уходе, включая профилактические услуги.
- 6д. Поставщик медицинских услуг на дому использует доступный HIT и получает доступ к данным через региональную организацию / квалифицированный орган здравоохранения для проведения этих процессов, если это возможно.
Окончательные стандарты
- 6д. Поставщик медицинских услуг на дому структурировал совместимые системы медицинских информационных технологий, политики, процедуры и практики для поддержки создания, документирования, выполнения и постоянного управления планом ухода за каждым пациентом.
- 6ф. Поставщик медицинских услуг на дому использует систему электронных медицинских карт, которая соответствует положениям о значимом использовании Закона HITECH, что позволяет междисциплинарной группе поставщиков медицинских данных и плана ухода за пациентом быть доступными.Если у поставщика в настоящее время нет такой системы, он предоставит план того, когда и как он будет ее внедрять.
- 6г. Поставщик медицинских услуг на дому должен будет соблюдать текущую и будущую версию Руководства по политике штата (http://health.ny.gov/technology/statewide_policy_guidance.htm, которое включает общие информационные политики, стандарты и технические подходы, регулирующие обмен медицинской информацией.
- 6ч. Поставщик медицинских услуг на дому обязуется присоединиться к региональным информационным сетям здравоохранения или квалифицированным ИТ-организациям здравоохранения для обмена данными и включает обязательство делиться информацией со всеми поставщиками, участвующими в плане медицинского обслуживания.RHIOs / QE (Qualified Entities) предоставляет политические и технические услуги, необходимые для обмена медицинской информацией через Общегосударственную сеть медицинской информации Нью-Йорка (SHIN-NY).
- 6i. Поставщик медицинских услуг на дому поддерживает использование основанных на фактических данных инструментов принятия клинических решений, согласованных руководящих принципов и лучших практик для достижения оптимальных результатов и избежания затрат. Одним из примеров такого инструмента являются ПСИКИ.
VII. Отчетность о показателях качества перед государством
- 7а. Поставщик медицинских услуг на дому имеет возможность обмениваться информацией с другими поставщиками, а также собирать и сообщать о конкретных показателях качества в соответствии с требованиями штата Нью-Йорк и CMS.
- 7б. Поставщик медицинских услуг на дому несет ответственность за сокращение предотвратимых затрат на медицинское обслуживание, в частности за предотвращение госпитализаций / повторных госпитализаций и предотвратимых посещений пунктов неотложной помощи; обеспечение своевременного наблюдения после выписки и улучшение результатов лечения пациентов, измеряемых NYS и CMS, требовали мер качества.
Функциональные требования поставщика медицинских услуг на дому (SMD 10-024)
Поставщики медицинских услуг на дому должны продемонстрировать свою способность выполнять каждое из следующих функциональных требований. Задокументируйте процессы, используемые для выполнения этих функций, а также процессы и временные рамки, используемые для обеспечения предоставления услуг описанным образом. Документация также должна включать описание предлагаемых многогранных вмешательств по оказанию медицинской помощи на дому, которые будут предоставляться для содействия вовлечению пациентов, участию в их плане ухода и которые обеспечивают пациентам надлежащий доступ к непрерывному спектру услуг в области физического и психического здоровья и социальных услуг.
- 1. Предоставлять качественные, рентабельные, культурно приемлемые и ориентированные на человека и семью медицинские услуги на дому.
- 2. Координировать и предоставлять доступ к высококачественным медицинским услугам, основанным на руководящих принципах клинической практики, основанных на фактических данных.
- 3. Координировать и обеспечивать доступ к услугам по профилактике и укреплению здоровья, включая профилактику психических заболеваний и расстройств, связанных с употреблением психоактивных веществ.
- 4. Координировать и обеспечивать доступ к службам психического здоровья и наркозависимости.
- 5. Координировать и предоставлять доступ к комплексному управлению уходом, координации ухода и временному уходу в разных учреждениях. Переходный уход включает соответствующее последующее наблюдение, начиная с стационара и заканчивая другими учреждениями, например, участие в планировании выписки и облегчение перехода из педиатрической во взрослую систему здравоохранения.
- 6. Координировать и обеспечивать доступ к лечению хронических заболеваний, включая поддержку самостоятельного ведения отдельных лиц и их семей.
- 7. Координировать и предоставлять доступ к индивидуальной и семейной поддержке, включая направление в общину, социальную поддержку и услуги по восстановлению.
- 8. Координировать и предоставлять доступ к поддержке и услугам по долгосрочному уходу.
- 9. Разработайте индивидуально ориентированный план ухода для каждого человека, который координирует и объединяет все его или ее клинические и неклинические потребности и услуги, связанные со здоровьем.
- 10. Продемонстрировать способность использовать информационные технологии здравоохранения для связи услуг, облегчения коммуникации между членами команды и между медицинской командой и отдельными лицами и лицами, осуществляющими уход за членами семьи, и обеспечивать обратную связь с практиками, если это возможно и целесообразно.
- 11.

 Коды видов деятельности в соответствии с Общероссийским классификатором видов экономической деятельности и коды услуг в соответствии с Общероссийским классификатором продукции по видам экономической деятельности, относящихся к бытовым услугам, определяются Правительством Российской Федерации;
Коды видов деятельности в соответствии с Общероссийским классификатором видов экономической деятельности и коды услуг в соответствии с Общероссийским классификатором продукции по видам экономической деятельности, относящихся к бытовым услугам, определяются Правительством Российской Федерации;